- tvojesrdce.sk - Fondazione slovacca per il cuore - la vita dopo l'infarto
- solen.sk - infarto miocardico acuto - principi di gestione attuale
- techmed.sk - Infarto NSTEMI e angina instabile
- techmed.sk - Infarto STEMI
- alphamedical.sk - infarto miocardico - riepilogo dei risultati
Com'è la vita dopo un infarto? Limita, causa incapacità lavorativa?
Le malattie comportano diverse limitazioni, e non solo durante la loro durata. Alcune malattie e condizioni richiedono un cambiamento permanente dello stile di vita. L'infarto del miocardio è una di queste condizioni. Il fatto che una persona l'abbia superato non significa che continuerà a vivere come ha fatto finora. L'obiettivo è quello di prevenire una recidiva della malattia, che è più probabile ad ogni successivo attacco di cuore nella vita. È quindi necessario modificare alcune abitudini o cattive abitudini che possono essersi instaurate.
Contenuto dell'articolo
La sottovalutazione dei sintomi, l'attesa ingiustificata della loro scomparsa o un infarto di grandi dimensioni con danni ai vasi cardiaci maggiori o multipli causano conseguenze permanenti e limitazioni per il resto della vita.
Cosa significa infarto del miocardio?
Per una migliore comprensione è necessario specificare due termini: infarto e miocardio.
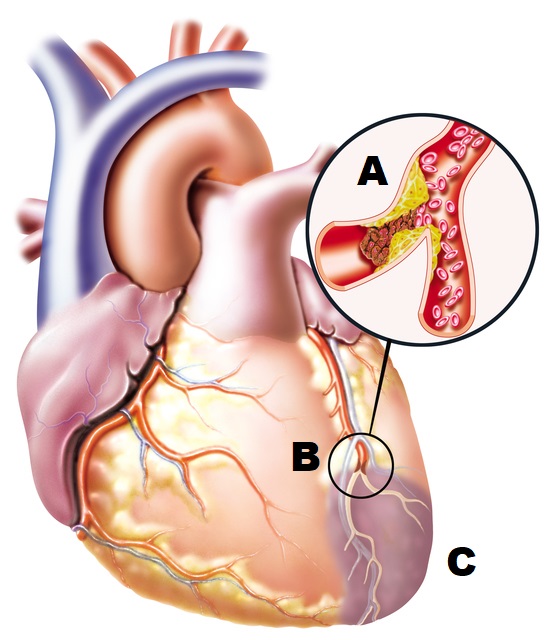
Per infarto si intende il blocco di un vaso sanguigno e la sua conseguente ostruzione. L'ostruzione può essere costituita, ad esempio, da un coagulo di sangue, da un embolo o da una goccia di grasso. Può essere colpito qualsiasi vaso sanguigno del corpo. A seconda della localizzazione, l'infarto si divide in infarto del miocardio, infarto cerebrale, infarto renale, infarto oculare e altri.
- Un vaso sanguigno parzialmente ostruito ha un lume ristretto (traslucenza, diametro). L'apporto di sangue all'organo che prima nutriva è limitato.
- L'ostruzione completa impedisce l'accesso del sangue all'organo o a una sua parte e questo muore.
Il miocardio è il muscolo del cuore e costituisce lo strato intermedio del cuore. È circondato all'interno dall'endocardio (il rivestimento interno del cuore), mentre in superficie è ricoperto dall'epicardio, che passa nel rivestimento esterno del cuore (il pericardio).
L'apporto di sangue al cuore - la circolazione coronarica
I vasi sanguigni che riforniscono il muscolo cardiaco sono chiamati arterie coronarie (lat. arteria coronaria cordis). Si diramano dalla parete del cuore (aorta) e hanno due rami principali, il destro e il sinistro (dextra et sinistra). Questi si diramano in arterie più piccole nel cuore per fornire sangue e ossigeno a tutto il miocardio.
Fisiopatologia dell'infarto: cosa succede nel cuore dopo un'ostruzione
Un coagulo di sangue può formarsi direttamente nel cuore o in un'altra parte del corpo. Le malattie delle vene degli arti inferiori (ad esempio infiammazioni, vene varicose), dove è più probabile che si formino coaguli, sono un fattore grave. I coaguli si staccano e viaggiano attraverso il flusso sanguigno quando c'è un movimento improvviso. Si fermano solo nel punto di restringimento del vaso, attraverso il quale non possono passare. Formano un'ostruzione.
La formazione di coaguli può anche essere il risultato di uno stile di vita non sano (fumo, alcol, droghe e steroidi nei giovani, stress, alimentazione non sana). I fattori che favoriscono la formazione di coaguli si combinano per aumentare il rischio.
I trombi (coaguli di sangue) possono raggiungere le arterie coronarie del cuore, ma anche i polmoni (infarto polmonare), il cervello (ictus - apoplessia), i reni (infarto renale) e qualsiasi parte del corpo umano.
L'organo o la parte dell'organo che prima era rifornita da questo vaso sanguigno non riceve più sangue né ossigeno e muore gradualmente. Questo processo dura diverse ore, fino a quando l'organo o la parte muore completamente e in modo irreversibile. Pertanto, il tempo gioca un ruolo importante nel trattamento di un attacco cardiaco. Quanto prima il coagulo viene sciolto, tanto minori saranno le conseguenze per la salute e i danni permanenti.
Il rischio di trombosi è aumentato dall'aterosclerosi. L'aterosclerosi è una malattia dei vasi sanguigni che si sviluppa in modo silenzioso e senza segni premonitori. A volte viene rilevata solo dopo che si è verificato un infarto. Si tratta di un danno al rivestimento interno dei vasi sanguigni dovuto a. Il grasso rimane facilmente intrappolato nell'endotelio danneggiato. Il colesterolo elevato è quindi un fattore di rischio per il suo sviluppo. Le particelle di grasso intrappolate restringono il vaso sanguigno, creando così un ambiente ideale per l'attacco del trombo.
Interessante: il numero di infarti è in costante aumento, ma i decessi per infarto diminuiscono ogni anno grazie ai progressi della medicina.
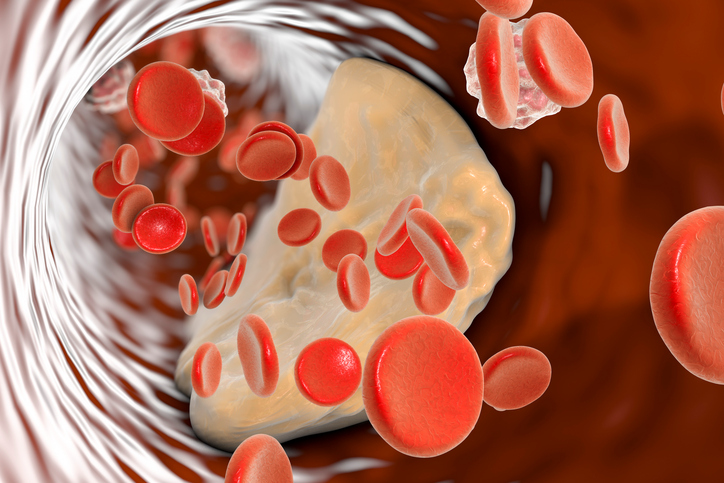
Trattamento dell'infarto: il tempo è fondamentale
Iltrattamento dell'infarto viene effettuato in strutture mediche specializzate, attrezzate sia in termini di personale che di tecnologia per trattare le condizioni acute associate alle malattie cardiache.
Ciò include l'infarto del miocardio, ma anche altre gravi patologie cardiache, come i disturbi del ritmo cardiaco che richiedono l'impianto di un pacemaker (nel caso di aritmie ad alta frequenza cardiaca, ad esempio la fibrillazione) o di un cardioverter (nel caso di aritmie a bassa frequenza cardiaca, ad esempio il blocco AV di stadio III).
L'ora d'oro
La cosiddetta "golden hour" è un concetto ben noto ai cardiologi, ma anche ai medici e agli operatori sanitari di primo intervento (servizi di emergenza): si tratta dell'orizzonte temporale che va dall'insorgenza dei primi sintomi di infarto miocardico alla somministrazione del trattamento o di un altro intervento (trombectomia, stent) in uno di questi centri specializzati.
Perché questo tempo è così importante? Entro un'ora il muscolo cardiaco non è danneggiato, nonostante l'impedimento dell'apporto di sangue e ossigeno. La sua morte graduale inizia dopo un'ora. Pertanto, se il trattamento dell'infarto viene iniziato entro la finestra temporale, le condizioni del paziente sono reversibili. Il rimedio in questo caso è ad integrum (lat. completamente o totalmente).
Il paziente sopravvive, senza conseguenze o limitazioni.

I servizi di emergenza e i reparti summenzionati comunicano e si consultano tra loro per telefono, telemetria (invio di registrazioni ECG) o tramite un'applicazione mobile.
Potrebbe interessarti: Ad esempio, è molto diffusa l'app Stemi Stroke, un'applicazione sul cellulare dei servizi di emergenza, con la quale viene effettuata una registrazione ECG e inviata al posto di lavoro specializzato più vicino. L'app valuta, in base al chilometraggio, qual è il posto di lavoro più vicino e codifica con un colore l'eventuale occupazione. Il posto di lavoro finale riceve automaticamente il messaggio. Se necessario, il cardiologo può contattare l'equipaggio dell'ambulanza in caso di domande (orario di arrivo e tempo per preparare la sala operatoria). Se il posto di lavoro è troppo lontano, è possibile attivare un servizio di eliambulanza tramite il sistema di dispacciamento, a causa del vantaggio in termini di tempo per il paziente. Questo sistema collaborativo migliora le possibilità e riduce al minimo la finestra temporale nel trattamento degli attacchi cardiaci.
Finestra temporale fino a tre ore
Spesso i pazienti sottovalutano inconsapevolmente i sintomi di un infarto, attribuendo il dolore toracico a problemi alla colonna vertebrale o ad altre patologie. Con il passare del tempo, il paziente perde l'opportunità di un trattamento ad integrum. Il trattamento entro tre ore dall'insorgenza dei sintomi può lasciare effetti nulli o minimi, di solito senza limitazioni. Le limitazioni imposte sono principalmente legate alla prevenzione, attraverso la modifica della dieta e l'eliminazione di abitudini (fumo).
È fondamentale conoscere i sintomi dell'infarto del miocardio e chiedere aiuto in tempo. Ad esempio, il dolore al petto è un sintomo tipico, ma può manifestarsi anche con altri problemi banali. La tabella seguente mostra le differenze fondamentali tra i sintomi cardiaci e quelli non cardiaci. La presenza di ciascun sintomo può non essere la stessa per tutti. Tuttavia, il dolore al petto, la sensazione di mancanza d'aria, la sudorazione e la nausea sono quasi sempre presenti.
Interessante: alcuni infarti del miocardio, soprattutto quelli che interessano vasi più grandi o multipli, sono improvvisi. Il paziente cade in stato di incoscienza prima che possano essere chiamati i soccorsi. Queste condizioni gravi di solito si concludono con il fallimento della rianimazione e la morte. A volte l'unico sintomo è il capogiro e il collasso. L'assenza di dolore toracico è tipica dei diabetici. Un infarto si manifesta con pressione allo stomaco, dolore, nausea, vomito, pallore marcato, sudorazione e vertigini.
Tabella delle differenze fondamentali tra sintomi cardiaci e non cardiaci
| Sintomi cardiaci | Sintomi non cardiaci | |
| Insorgenza del disturbo | improvviso senza prodromi, spesso dopo uno sforzo fisico | insorgenza graduale con prodromi |
| Stato di coscienza | vertigini, sonnolenza, collasso, perdita di coscienza | piena coscienza, vertigini |
| Respirazione | dispnea (mancanza di respiro), sensazione soggettiva di mancanza d'aria, oggettivamente soffocamento della persona con presenza di irrequietezza tipica del soffocamento | soggettivamente difficile in relazione alla respirazione e al movimento, respirazione rapida (iperventilazione) |
| Posizione del paziente | ortopnoica - il paziente forza una posizione seduta, di solito con le gambe abbassate, i gomiti appoggiati sul tappetino (tavolo), in posizione leggermente prona per facilitare la respirazione | varia, a volte la sensazione soggettiva di non riuscire a respirare migliora camminando |
| Colore del viso | nettamente pallido, a volte bluastro, labbra, lobi delle orecchie, punta delle dita | pallido, rosso (senza colorazione blu) |
| Localizzazione del dolore | centro del petto tra i capezzoli | in qualsiasi punto del torace |
| Irradiazione del dolore | alla parte posteriore delle scapole o delle spalle, al collo e alla testa, agli arti, allo stomaco | senza irradiazione |
| Intensità del dolore | da forte a fitta | da lieve a moderato |
| Carattere del dolore | pressione sul torace, bruciore, pizzicore, sensazione di un oggetto pesante sul petto | per lo più bruciore, a volte pressione |
| Durata del dolore | il dolore persiste, non migliora senza trattamento | in attacchi, a volte persistente e di intensità variabile |
| Fattori che aggravano il dolore | Qualsiasi sforzo fisico, parlare | posizione particolare, respirazione |
| Sintomi neurologici | vertigini, disturbi della coscienza, incoscienza, formicolio a qualche arto superiore (di solito l'arto superiore sinistro) o solo alla punta delle dita, formicolio intorno alla bocca e alla lingua | vertigini, formicolio a entrambi gli arti superiori o inferiori |
| Sintomi vegetativi | sudorazione marcata (sudore freddo e appiccicoso), nausea, vomito | talvolta sudorazione, lieve nausea |
| Presenza di dati anamnestici significativi | Condizioni mediche preesistenti significative (malattie cardiache, pressione alta, problemi di coagulazione, infiammazione venosa, diabete) o infarto recente | disturbi della colonna vertebrale, emicrania, tetania da iperventilazione, malattie psicologiche, stress, traumi, lesioni, esaurimento. |
Dopo una finestra temporale...
A volte capita che un paziente venga portato in una struttura specializzata dopo la finestra temporale. Ciò può essere dovuto a una richiesta di aiuto tardiva, a un lungo tempo di arrivo all'ospedale (distanza chilometrica, non aeronavigabilità del servizio di eliambulanza o ore notturne quando l'elicottero è in modalità notturna e la preparazione al decollo per essere sicuri è di 45 minuti).
Trascorsa la finestra temporale, si verifica un danno irreversibile al muscolo cardiaco, che porta con sé delle conseguenze, la cui gravità dipende ovviamente da diversi fattori, come la sede del danno miocardico, la gravità del danno miocardico, le dimensioni dell'area danneggiata e le precedenti condizioni mediche del paziente.
Nella maggior parte dei casi, si tratta di un indebolimento della parete cardiaca, di disturbi nella trasmissione degli impulsi nervosi nel cuore e dello sviluppo di un'ampia gamma di disturbi del ritmo cardiaco. Possono verificarsi una riduzione della frazione di eiezione del cuore e un'insufficienza cardiaca.
Queste conseguenze comportano già delle limitazioni.
Conseguenze e limitazioni nella vita dopo un infarto del miocardio
Come già accennato, le conseguenze dipendono dalle dimensioni del coinvolgimento del cuore, dalla finestra temporale e dalla velocità di inizio del trattamento, nonché dallo stato di salute generale e dall'età del paziente. Il coinvolgimento di piccoli vasi e di parti del muscolo cardiaco con un trattamento nella finestra guarisce ad integrum senza conseguenze permanenti. Gli infarti più grandi, le cardiopatie pregresse e il trattamento tardivo rappresentano un problema.
Sebbene una parte del muscolo cardiaco muoia, il resto del muscolo funziona normalmente. Poco dopo un infarto, le sue prestazioni sono ridotte. In caso di danni di lieve entità, la guarigione avviene col tempo e le prestazioni del cuore aumentano. Il tempo di recupero completo dopo un infarto è di uno o due mesi.
Negli infarti di grandi dimensioni, le prestazioni del cuore rimangono permanentemente ridotte. Il muscolo morto guarisce con una cicatrice, che però non può mai sostituire il tessuto originale. Il cuore è più sensibile allo stress e la funzione di pompaggio del sangue può essere compromessa. Il sangue ristagna sia nella piccola che nella grande circolazione, mettendo a dura prova il cuore e i polmoni e causando un'insufficienza cardiaca.

Le restrizioni si applicano anche alla dieta e alla riduzione dell'obesità
Limitazione dei grassi - Una delle cause dell'attaccamento di un trombo a un vaso coronarico è l'aterosclerosi, che si verifica in seguito all'obesità o all'aumento del colesterolo. Il cuore danneggiato è estremamente sensibile e non è consigliabile sovraccaricarlo con una dieta ricca di grassi. L'obesità e l'aumento del colesterolo continuano a danneggiare il cuore e i vasi sanguigni, compromettendo la sua funzione già ridotta.
È scientificamente provato che un indice BMI elevato provoca l'ipertensione arteriosa: l'ipertensione arteriosa è un fattore di rischio per gli infarti ricorrenti, aggrava le coronaropatie, le aritmie e contribuisce a peggiorare lo sviluppo dell'insufficienza cardiaca.
Restrizione di sale - Il cattivo pompaggio del sangue provoca il ristagno del sangue nella circolazione sanguigna piccola e grande. Questo provoca l'accumulo di liquidi nel cuore e nei polmoni. Il liquido nei polmoni è chiamato edema polmonare (gonfiore) - termine profano per indicare la presenza di acqua nei polmoni. I polmoni pieni di liquido causano disturbi respiratori fino al punto che il paziente soffoca e muore. Il liquido nel cuore impedisce il suo corretto funzionamento e ne provoca il malfunzionamento. I sali trattengono l'acqua nell'organismo, peggiorando questa condizione. Pertanto, i pazienti cardiopatici e le persone che hanno subito un infarto dovrebbero evitare cibi troppo salati.
L'edema polmonare e l'insufficienza cardiaca si manifestano con disturbi respiratori. Il paziente soffoca. Il colore del viso cambia da pallido a cereo, a cenerino, a bluastro, a blu. La colorazione blu inizia sulle parti acrali, come le labbra, le mucose, i lobi delle orecchie e i polpastrelli. Con il progredire della patologia, il paziente diventa blu su tutto il viso. Quando si respira, si sentono a distanza fenomeni di umidità, grugniti. Il suono può essere paragonato a quello proveniente da un bicchiere d'acqua quando vi si soffia dentro con una cannuccia (gorgoglio).
Interessante: studi scientifici condotti in Francia hanno dimostrato che il sale non ha alcun effetto sullo sviluppo dell'ipertensione arteriosa. Gli esperti hanno analizzato i suoi effetti su 8670 persone.
Limitare gli zuccheri - Gli zuccheri sono i peggiori per la funzione cardiaca. Hanno addirittura un effetto peggiore dei grassi sull'ostruzione e sul danneggiamento dei vasi sanguigni, sullo sviluppo dell'ipertensione arteriosa e sull'insorgenza di attacchi cardiaci ricorrenti. La colpa potrebbe essere dei trigliceridi. Le persone che consumano una quantità di zuccheri superiore alla dose giornaliera raccomandata hanno un rischio fino a due volte maggiore di attacchi cardiaci ricorrenti.
Le persone che hanno avuto un infarto dovrebbero fare molta più attenzione: i loro vasi sanguigni sono di solito danneggiati dal processo aterosclerotico e l'assunzione eccessiva di zuccheri potrebbe peggiorare questa condizione. Dovrebbero evitare in particolare l'eccesso di dolci, di caramelle e di bevande zuccherate. Una lattina di bevanda zuccherata contiene tra i 30 e i 40 g di zucchero (circa 5 cucchiaini di zucchero semolato).
Attenzione ai liquidi - Già nel VI secolo a.C. Talete diceva: "Senza la circolazione dei liquidi non ci sarebbe vita", e aveva ragione. L'uomo è composto per la maggior parte di acqua e dipende da un apporto costante di questa sostanza per tutta la vita. I liquidi fluidificano il sangue e prevengono quindi il rischio di coaguli. Se i pazienti non seguono un regime di consumo, sono a rischio di ripetere l'infarto.
Importante: gli anziani che soffrono di insufficienza cardiaca assumono farmaci per drenare il sangue. Questo li costringe ad andare sempre in bagno, il che li rende comprensibilmente stufi. Per questo motivo, alcuni possono smettere di assumere i farmaci o iniziare a bere troppo poco. Nessuna delle due soluzioni è corretta: smettere di assumere i farmaci può causare un'insufficienza cardiaca e la mancanza di liquidi aumenta il rischio di formazione di trombi.
Un cuore danneggiato da un infarto e in via di esaurimento è paradossalmente molto sensibile al sovraccarico di liquidi. Alcuni ergastolani assumono diuretici - farmaci per drenare proprio per evitare il sovraccarico dell'insufficienza cardiaca come pompa. Questo non significa che debbano ridurre il consumo di liquidi, ma non è consigliabile bere mezzo litro di liquidi in una volta sola e in fretta.
Dovrebbero assumere liquidi in quantità minori e con maggiore frequenza.
L'attività fisica è importante, ma con moderazione
L'attività fisica e lo sport fanno bene alla salute.
Favorisce il metabolismo e la scomposizione di grassi e zuccheri, previene l'obesità e l'ipertensione e riduce la quantità di grasso nei pazienti già obesi.
Uno sforzo eccessivo in palestra o al lavoro, invece, può essere dannoso.
L'attività eccessiva nelle persone che hanno avuto un infarto provoca un aumento transitorio della pressione sanguigna, della frequenza cardiaca e del rischio di aritmia fino alla fibrillazione.
Nella cardiopatia coronarica, che molto spesso viene diagnosticata in concomitanza con un infarto, si verifica un eccessivo restringimento dei vasi coronarici, un insufficiente apporto di sangue al cuore e sintomi identici a quelli di un infarto.
Naturalmente questa malattia aumenta gli attacchi cardiaci ricorrenti e, in caso di attività fisica eccessiva, provoca e accelera persino l'insufficienza cardiaca e lo sviluppo di edema polmonare. La condizione progredisce rapidamente e spesso si conclude con la morte.
I pazienti che hanno avuto un infarto non devono assolutamente evitare le passeggiate e le attività sportive, ma tutto deve essere fatto con moderazione e non si deve correre una maratona. Alcune persone, tuttavia, dovrebbero ridurre al minimo l'attività fisica. Si tratta di coloro che hanno avuto ripetuti attacchi cardiaci, hanno un'insufficienza cardiaca cronica con una bassa frazione di eiezione e sono quindi ad alto rischio. Anche il minimo sforzo può metterli a rischio.
La durata della disabilità dipende da diversi fattori, dall'entità dell'infarto o dalla diagnosi e dal trattamento precoci, oltre che, naturalmente, dalle condizioni generali della persona.
Un medico dovrebbe essere avvertito di una condizione così grave.
Dimenticare le abitudini del passato
Le abitudini sono dannose per la salute a diversi livelli. Non sono benefiche per la salute, ma siamo comunque soggetti ad esse. La colpa è della dipendenza da queste sostanze, come il fumo, il consumo eccessivo di bevande contenenti caffeina, l'alcolismo, l'abuso di droghe e, sempre più spesso in questi giorni, l'uso di steroidi.
La nicotina provoca la costrizione dei vasi sanguigni, compresi quelli coronarici, e l'ischemia del muscolo cardiaco, con conseguenti dolori al petto. Insieme ad altre sostanze presenti nella sigaretta, aumenta il rischio di coaguli di sangue. Le donne che fumano e assumono contraccettivi, che hanno un effetto simile, sono particolarmente a rischio. Anche i fumatori maschi che cedono al desiderio di un corpo perfetto e si iniettano steroidi.
L'alcol, invece, dilata i vasi sanguigni, costringendo il cuore malato a lavorare più velocemente e a pompare una quantità di sangue potenzialmente insufficiente. Fa battere il cuore più velocemente e aumenta il rischio di aritmie. Naturalmente, è noto anche il suo effetto distruttivo sui vasi sanguigni e sull'intero organismo.
Dopo un infarto, un trattamento permanente e controlli cardiologici regolari
Un cuore malato è nelle mani di un medico. Dopo un grave infarto del miocardio, le conseguenze possono rimanere, per questo è necessario sottoporsi a controlli regolari presso l'ambulatorio di cardiologia, dove è possibile individuare tempestivamente se la condizione sta migliorando, rispondendo al trattamento o progredendo.
Presso l'ambulatorio, il medico esegue un ECG, che può rilevare vari cambiamenti nella funzione del cuore. Viene anche misurata la pressione sanguigna, che potrebbe aumentare il rischio di un attacco cardiaco ricorrente. Viene anche prelevato il sangue per gli esami di laboratorio. Il colesterolo elevato o la sua consistenza e densità, che possono causare la formazione di coaguli ricorrenti, possono essere rilevati precocemente nel sangue.
I pazienti devono assumere farmaci in modo permanente dopo aver superato un attacco cardiaco. Quasi tutti assumono anticoagulanti come aspirina, warfarin, prasugrel, clopidogrel e altri preparati. A seconda della patologia, vengono somministrati farmaci per l'ipertensione (antipertensivi), farmaci per sostenere la funzione cardiaca e il drenaggio o farmaci per il colesterolo.
Risorse interessanti
Correlati










