Come individuare il cancro alla prostata il più precocemente possibile e quali sono le opzioni di trattamento?

È il secondo tumore più diffuso in Europa e nel mondo e il più comune negli uomini. Circa il 95% dei pazienti sopravvive per 5 anni e circa la metà muore.
Contenuto dell'articolo
Lo svantaggio è che può essere asintomatico o aspecifico per molto tempo e poi crescere molto rapidamente.
Quando aumentare l'attenzione e rivolgersi al medico, continuate a leggere.
Se diagnosticato precocemente, è una malattia ben curabile.
Tuttavia, se diagnosticato tardivamente, porta alla morte del paziente.
È importante notare i primi sintomi e cercare aiuto tempestivamente.
Solo così il trattamento può avere successo.
Che cos'è il cancro alla prostata?
Il cancro alla prostata (prepuzio) è una malattia maligna che, essendo un organo del tratto riproduttivo maschile, colpisce solo gli uomini.
È una delle tre malattie più comuni di questo organo ghiandolare in generale, mentre le altre due patologie molto comuni sono i processi infiammatori e l'iperplasia prostatica benigna, nota anche come IPB.
Nella malattia maligna della prostata si verifica una divisione anomala di cellule della prostata che non sono necessarie, non hanno alcuna funzione e non sono soggette all'apoptosi - la morte cellulare naturale.
Il tasso di mortalità per cancro alla prostata diminuisce in modo direttamente proporzionale alla consapevolezza della malattia, alla diagnosi precoce e alla collaborazione del paziente durante il trattamento.
Gli uomini di età superiore ai 50 anni dovrebbero essere particolarmente attenti.
Perché, vi chiederete?
Condizioni anatomiche e fisiologiche
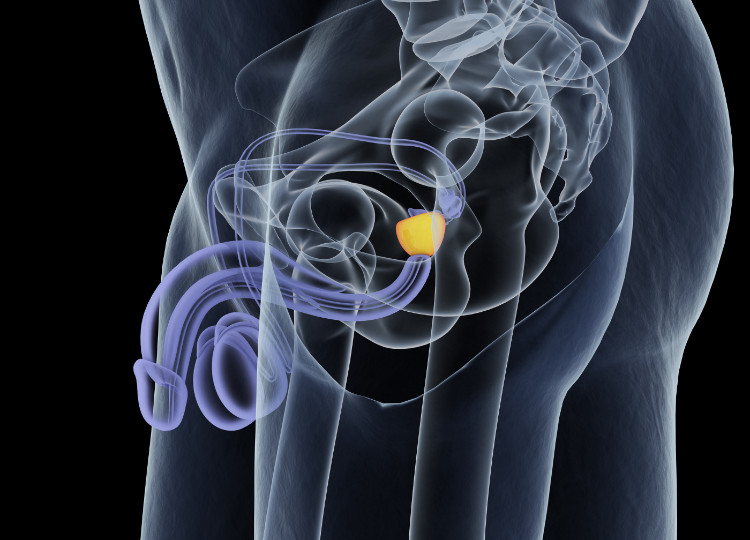
La ghiandola prostatica fa parte del sistema riproduttivo maschile, più precisamente del tratto genitale.
Si trova nella muscolatura del pavimento pelvico, dietro il bordo inferiore della sinfisi pubica, al di sotto della vescica (sotto la sua base) e si può dire che circondi l'inizio dell'uretra maschile, che passa attraverso il suo centro.
È un organo rigido che assomiglia a una castagna per forma e dimensioni.
Ha una forma ovale che misura 4,5 cm x 2 cm x 3 cm.
È costituito in parte da cellule muscolari, o cellule muscolari lisce, e da cellule di tessuto connettivo che circondano le ghiandole. La superficie della prostata è costituita da una guaina di tessuto connettivo, che in alcuni punti entra nella ghiandola prostatica e la divide in diversi lobi.
Anatomicamente, ha due parti e tre lobi.
La base prastatae o anche la base della ghiandola prostatica è rivolta verso l'alto in direzione della vescica.
L'apice della prostata si trova verso la pelvi. Il lobo medio (lobus medius) si trova al centro e circonda l'uretra che passa attraverso la prostata. I lobi destro e sinistro (lobus dexter et sinister) si trovano lateralmente.
La funzione delle ghiandole prostatiche è quella di produrre una sottile secrezione di colore latteo torbido; questo contenuto, insieme agli spermatozoi e alla secrezione mucosa formatasi nell'epididimo, viene scaricato nell'uretra.
Queste secrezioni, insieme agli spermatozoi, formano l'eiaculato.
Fattori di sviluppo del cancro alla prostata
Età - come già detto, il cancro alla prostata si manifesta negli uomini di mezza età.
Prima dei 50 anni è stato segnalato solo l'1% circa dei casi. L'età limite in cui inizia a manifestarsi è 50 anni, ma la maggior parte dei pazienti ha comunque superato i 60 anni.
Il presupposto fondamentale per l'insorgenza di questa malattia è l'aumento della longevità, che comporta una prolungata esposizione della prostata all'ormone testosterone. Pertanto, questa malattia non è presente nell'infanzia, né nei pazienti a cui sono stati rimossi i testicoli per qualche motivo.
Fattori genetici - Come per la maggior parte dei tumori, si ritiene che il cancro alla prostata abbia una predisposizione genetica: avere la malattia in famiglia aumenta il rischio di malattia nella prole fino a tre volte.
Tuttavia, non sono esclusi altri fattori che contribuiscono allo sviluppo della malattia in una famiglia.
Influenze chimiche e fisiche - le sostanze cancerogene confermate sono coinvolte nello sviluppo del cancro stesso e il cancro alla prostata non è evitabile.
Tra questi vi sono il fumo di sigaretta, il tabagismo, l'alcol, gli idrocarburi aromatici, i raggi UV e altri tipi di radiazioni ionizzanti e radianti.
Oltre ai suddetti, appartengono a questo gruppo un gran numero di altri agenti cancerogeni confermati e sospetti.
Sintomi del cancro alla prostata
Il cancro alla prostata può non mostrare alcun sintomo nelle sue fasi iniziali.
Se i controlli preventivi non rientrano nell'elenco delle responsabilità, è molto facile che la prossima visita dal medico avvenga in una fase tardiva (o terminale) a causa della coercizione.
Il dolore
Il dolore è tipico delle diagnosi di cancro e si manifesta nella sede colpita dal tumore o negli organi vicini a causa della crescita del tumore o in organi e parti del corpo distanti a causa di metastasi.
Il dolore quando il tumore è localizzato nella prostata è di solito intra-addominale. Il paziente avverte una pressione o un dolore nell'area pelvica, nel basso addome, a volte durante la minzione. In modo aspecifico, può verificarsi un dolore nella colonna vertebrale sacrale, che spesso viene erroneamente confuso con la dorsalgia (dolore neurologico alla schiena).
Difficoltà a urinare
La crescita del tumore provoca sintomi aspecifici legati alla sua localizzazione sui muscoli del pavimento pelvico in prossimità delle vie urinarie al di sotto della vescica inferiore.
Pertanto, i primi segnali di allarme sono rappresentati dalla difficoltà a urinare.
- È tipica la minzione frequente o urgente (pollachiuria) con perdita parziale o addirittura completa di urina (incontinenza); lo stesso vale per la notte (nicturia), quando il paziente viene spesso svegliato dalla necessità di urinare.
- Il flusso di urina è debole e a volte ci vuole un po' di tempo prima che l'urina inizi - la cosiddetta minzione ritardata.
- Con l'ulteriore crescita e la pressione del tumore, la minzione diventa difficile e per questo motivo si verifica spesso una minzione dolorosa (disuria).
- Talvolta con la presenza di sangue nelle urine, visibile a occhio nudo.
- Quando il tumore è già molto grande, preme sull'uretra a tal punto che il paziente ha difficoltà a urinare; ha voglia di urinare, ma urina solo una piccola quantità di urina (oliguria) o alla fine non urina affatto (anuria).
- L'accumulo di urina provoca una ritenzione urinaria con la necessità di inserire un catetere permanente attraverso l'uretra e nella vescica (tubo di drenaggio dell'urina con sacca di raccolta).
Difficoltà sessuali
Durante il rapporto sessuale, i muscoli delle tube di Falloppio si contraggono ritmicamente e gli spermatozoi vengono espulsi dall'epididimo. Anche la muscolatura liscia delle vescicole seminali e della prostata si contrae.
Se la prostata è colpita da un processo canceroso, si possono osservare difficoltà di erezione e cambiamenti nell'eiaculato stesso.
- La disfunzione erettile è l'incapacità del pene di gonfiarsi o erigersi (riempire i corpi lutei di sangue) durante il rapporto sessuale e quindi di ingrandirsi e allungarsi, o di mantenere questo stato. In questo caso, dimenticatevi dei prodotti per migliorare l'erezione.
- Se non ci sono problemi con l'erezione, l'organo sessuale si gonfierà e si verificherà l'eiaculazione. L'eiaculato è normalmente composto fisiologicamente da sperma e da una secrezione simile al muco dell'epididimo. Nel caso di un processo patologico - e lo stesso vale per il cancro alla prostata - nell'eiaculato è solitamente presente del sangue. Si tratta della cosiddetta emospermia.
Malessere generale
I sintomi generali comprendono quelli tipici e comuni alla maggior parte dei tumori. Il paziente avverte una maggiore stanchezza, debolezza generale, malessere, vertigini.
Le prestazioni fisiche diminuiscono rispetto alla condizione precedente. Questi sintomi sono in primo piano.
Il paziente affetto da tumore alla prostata è anemico (anemia), il che non fa che aggravare la debolezza dell'organismo. Nelle fasi successive, o quando il tumore si è metastatizzato, non riesce a mantenere l'equilibrio a causa della debolezza degli arti inferiori, che si indeboliscono.
Nello stadio terminale il paziente è addirittura costretto a letto, diventando immobile.
A volte è presente febbre, un indebolimento generale del sistema immunitario con conseguente sviluppo di infezioni secondarie che rendono impossibile un trattamento adeguato.
Sono presenti sudorazioni notturne, in combinazione o meno con la febbre.
I pazienti accusano una graduale perdita di peso, che porta a una condizione chiamata cachessia - malnutrizione, in cui il peso della persona è molto basso, le riserve di grasso nel corpo sono quasi inesistenti e le ossa sono, per così dire, ricoperte di pelle.
Quando è necessario aumentare l'attenzione?
Data la prevalenza nel sesso maschile e l'alto rischio di svilupparla a più di 50 anni, ogni uomo dovrebbe sottoporsi a un esame urologico della prostata dopo questa età. Successivamente, questi esami dovrebbero essere regolari almeno una volta all'anno.
Forse non lo sapevate:
Gli uomini a cui è stata diagnosticata l'iperplasia prostatica hanno lo stesso rischio di sviluppare il cancro degli uomini sani.
La BHP non è ancora stata collegata a un rischio maggiore di cancro.
Si nota una maggiore incidenza della malattia negli afroamericani.
Probabilmente a causa del più basso tenore di vita in questi Paesi, la mortalità è più elevata e la diagnosi tende a essere fatta relativamente tardi, il che rende più difficili le opzioni terapeutiche e peggiora significativamente la prognosi.
Quando è necessario prestare maggiore attenzione?
- Anamnesi familiare - Se un parente diretto nella vostra famiglia ha avuto il cancro alla prostata o un altro tipo di cancro, il rischio di contrarlo può raddoppiare o triplicare.
- Dolore - I tipi di dolore più comuni sono quelli addominali e del basso ventre. Possono verificarsi anche dolori al pavimento pelvico - non specifici, addominali o lombari, spesso erroneamente attribuiti a nevralgie (dolori di natura neurologica).
- Problemi urinari - Sono uno degli indicatori più comuni del cancro alla prostata. Naturalmente sono presenti anche in molte altre malattie del tratto urinario, della prostata o infezioni. I problemi urinari variano dall'urgenza alle perdite urinarie, alla minzione frequente, alla successiva minzione debole, al getto di urina debole fino all'anuria (incapacità di urinare) con ritenzione urinaria (ritenzione di urina nella vescica). Di solito nelle urine è presente del sangue. Nelle fasi più avanzate la minzione è dolorosa.
- Problemi sessuali - Talvolta si verificano problemi di erezione fino alla disfunzione erettile. Può essere presente sangue nell'eiaculato.
- Altri disturbi - I tumori si presentano con disagi locali a seconda della sede di origine, ma anche con disagi generali non specifici, che tendono a essere presenti in più di una malattia. Questi includono affaticamento, malessere, eccessiva sonnolenza, debolezza muscolare, apatia, diminuzione delle prestazioni fisiche, inappetenza, nausea, vomito, sudorazione eccessiva, pallore, perdita di peso e in seguito cachessia, diminuzione delle difese immunitarie, infezioni frequenti, stati febbrili, anemia e altro.
Opzioni di trattamento
Il trattamento varia a seconda dello stadio del processo canceroso al momento della diagnosi, delle caratteristiche istologiche del tessuto tumorale, delle condizioni generali attuali del paziente, della sua età, dell'aspettativa di vita e delle malattie associate di cui il paziente soffriva prima della diagnosi di cancro alla prostata (diabete, malattie cardiovascolari, malattie respiratorie, insufficienza renale acuta o cronica, malattie del sangue, ecc.)
Tutti questi fattori e malattie possono influire negativamente sullo sviluppo di un ulteriore trattamento. Prima di iniziare la terapia vera e propria, il paziente deve essere esaminato a fondo dal suo medico per quanto riguarda i fattori sopra menzionati. Esistono diverse opzioni per la terapia del cancro alla prostata che possono essere combinate tra loro.
Trattamento chirurgico
Per trattamento chirurgico si intende l'asportazione chirurgica (operativa) del tumore. A volte è necessario asportare l'intero organo interessato dal processo canceroso.
Se il tumore si è diffuso a un organo adiacente, è necessaria anche una resezione parziale dell'organo adiacente. Talvolta si raccomanda anche la castrazione per migliorare la prognosi complessiva del paziente.
- L'asportazione chirurgica della prostata è chiamata prostatectomia. In alcuni casi, se il tumore è stato individuato in fase iniziale ed è di dimensioni ridotte, si esegue una prostatectomia subtotale. Si tratta di un'asportazione parziale della prostata insieme al tumore, consigliata solo nel caso di un tumore prostatico circoscritto in cui i confini e i margini sono chiaramente visibili.
- Se la malattia è stata presa in uno stadio più avanzato o i suoi margini non sono chiaramente visibili, è indicata la prostatectomia totale, ovvero l'asportazione chirurgica completa dell'intera prostata. La prostata viene rimossa nella sua interezza, compresa la capsula e le vescicole seminali. In alcuni casi più gravi, è necessaria anche l'asportazione dei linfonodi dalla pelvi.
- In caso di asportazione totale della prostata, è necessario un successivo collegamento della vescica all'uretra, che è stata recisa dopo l'asportazione della prostata perché passava direttamente attraverso il centro della prostata.
Trattamento ormonale
L'essenza stessa della terapia ormonale è il fatto, noto da tempo, che gli androgeni (testosterone nell'uomo) sono responsabili della crescita delle cellule sia normali che cancerose. Fisiologicamente, sono responsabili dello sviluppo dei caratteri sessuali maschili.
Se la produzione di androgeni viene interrotta, si arresta anche la crescita delle cellule cancerose, che iniziano a subire l'apoptosi (morte cellulare naturale). Sono noti diversi modi per impedirne l'azione. Le diverse opzioni di terapia ormonale possono essere combinate.
- La fonte degli androgeni sono i testicoli, per cui la loro asportazione chirurgica totale impedisce l'azione degli androgeni direttamente dalla fonte. La loro asportazione è chiamata orchiectomia (castrazione) e viene eseguita attraverso il canale inguinale. Poiché i testicoli sono la sede della produzione di spermatozoi, questa procedura comporta la completa sterilità (infertilità) del paziente.
- Un'altra opzione consiste nel ridurre l'effetto (inibizione) delle gonadotropine nella ghiandola pituitaria (ipotalamo) per mezzo dell'ormone luteinizzante (analoghi dell'LHRH). Le gonadotropine sono ormoni prodotti dalla ghiandola pituitaria, la cui funzione è quella di indurre e stimolare l'attività delle gonadi. La ghiandola pituitaria ha una funzione di coordinamento e di controllo delle ghiandole endocrine. Tra l'altro, influenza direttamente la formazione di androgeni nei testicoli. Ne consegue logicamente che l'inibizione dell'ormone gonadotropico porta anche all'inibizione degli androgeni. Si parla di cosiddetta castrazione medica.
- Una delle opzioni consiste nel bloccare i recettori degli androgeni direttamente nei testicoli. A tal fine, si utilizzano antiandrogeni steroidei o addirittura non steroidei. Questi interferiscono con la produzione di testosterone bloccando direttamente l'azione degli androgeni nei recettori. Sono quindi direttamente coinvolti nella morte cellulare del tessuto tumorale.
Radioterapia
La radioterapia si avvale di radiazioni ionizzanti (termine profano per indicare l'irradiazione) per il trattamento del tumore della prostata e viene utilizzata per i pazienti in uno stadio moderatamente avanzato.
Le cellule del cancro alla prostata sono notoriamente più sensibili agli effetti delle radiazioni ionizzanti rispetto alle cellule sane dei tessuti circostanti. Viene utilizzata anche nei pazienti che desiderano evitare l'intervento chirurgico e in combinazione con altre opzioni terapeutiche per il cancro alla prostata.
- Le radiazioni possono essere prodotte da un dispositivo chiamato acceleratore lineare. Il punto di ingresso nel paziente è attraverso la sua pelle. Questa terapia è chiamata anche radioterapia a fasci esterni (EXRT). Il trattamento dura circa due mesi. Il paziente viene irradiato 5 volte alla settimana. Questi periodi di tempo sono chiamati frazioni. Gli svantaggi di questo metodo sono che anche i tessuti sani vengono irradiati e il paziente diventa complessivamente più debole. Le radiazioni ionizzanti e il loro effetto sulle cellule sane e sul paziente in generale hanno i loro aspetti negativi. Dopo le radiazioni, il paziente tende a essere generalmente debole, a soffrire di malessere e a soffrire di inappetenza o vomito.
- La radioterapia, in cui una sorgente di radiazioni ionizzanti viene collocata direttamente nella prostata in prossimità delle cellule tumorali e le radiazioni vengono somministrate localmente a distanza ravvicinata, è chiamata brachiterapia. Questa terapia viene eseguita mentre viene monitorata dagli ultrasuoni. Il vantaggio di questo metodo di irradiazione è che è possibile utilizzare dosi più elevate di radiazioni, il che significa, in ultima analisi, una terapia più invasiva contro il tumore con una maggiore possibilità di arrestare la divisione delle cellule tumorali. Si riduce anche l'esposizione indesiderata alle radiazioni dei tessuti sani nelle vicinanze.










