- solen.cz - Candidosi superficiale e opzioni di trattamento
- uvzsr.sk - funghi
- wikipedia.cz - candida albicans
- solen.sk - malattie micotiche della pelle
- solen.sk - micosi superficiali
Funghi parassitari, candidosi: i funghi della pelle possono danneggiare gli organi?
L'onnipresente fungo affligge adulti e bambini, a partire dal periodo neonatale. Le malattie fungine possono essere sia banali che gravi. Le più comuni sono la micosi del piede o la micosi vaginale. Raramente, nei soggetti indeboliti può verificarsi un coinvolgimento degli organi, quando un fungo inizialmente innocuo si trasforma in un pericoloso parassita. Le manifestazioni delle infezioni micotiche sono così varie che non è sempre facile riconoscerle. Spesso vengono confuse con altre infezioni.
Contenuto dell'articolo
Candidosi

La candidosi è una malattia fungina relativamente comune causata da vari agenti fungini.
Le micosi sono note dal 1837 e attualmente se ne conoscono oltre 200 specie, ma solo 12 causano la malattia.
Interessante:
La misteriosa morte dell'attrice Brittany Murphy, avvenuta nel dicembre 2009, e di suo marito Simon Monjack, avvenuta pochi mesi dopo, è stata oggetto di attenzione da parte dei media. Inizialmente gli inquirenti si sono rifiutati di ammettere che un fungo trovato nella loro casa fosse responsabile della precoce scomparsa della popolare coppia, ma è stato proprio il fungo a causare i problemi respiratori di cui hanno sofferto alla fine.
Le micosi sono le malattie fungine più comunemente riscontrate causate dal lievito Candida albicans, nonostante il fatto che il numero di malattie da candida non albicans sia aumentato nell'ultimo decennio. Anche il fungo filamentoso Aspergillus fumigatus è una causa comune di micosi.
La candidosi non albica comprende le malattie fungine causate, ad esempio, da lieviti:
- Candida Parapsilosis
- Candida Tropicalis
- Candida Glabrata
- Candida Krusei
- Candida Species
- Candida Hamata
- Candida Guilliermondii
- Candida Lusitaniae
- altri
I funghi filamentosi che causano malattie fungine includono
- Specie di Fusarium
- Zigomiceti
- Specie Scedosporium
- altri
Importante: le micosi, che colpiscono soprattutto la pelle e le mucose, possono metterci in allarme per un crollo dell'immunità dell'organismo dovuto a varie cause patologiche (AIDS, diabete o altre malattie gravi). Pertanto, oltre all'autotrattamento delle micosi con farmaci da banco, è necessario ricercare la causa della riduzione dell'immunità e della conseguente infezione fungina.
Il corpo umano e i funghi
I funghi fanno da sempre parte della microflora naturale dell'organismo (saprofiti) e vivono in simbiosi con altri microrganismi presenti sulla superficie del corpo umano, sulle mucose o negli organi interni.
La colonizzazione del corpo umano da parte dei funghi avviene già nei neonati, al momento della nascita. Il più delle volte colonizzano la mucosa orale e intestinale. Normalmente non causano alcun problema di salute e le persone non sono consapevoli della presenza dei funghi.
Il problema sorge quando si sviluppano in modo eccessivo in determinate circostanze specifiche, quando si verificano manifestazioni patologiche, soprattutto quando l'immunità è ridotta a causa di altre cause patologiche, in particolare le malattie opportunistiche (cancro, AIDS).
Anche le persone obese o le donne in gravidanza sono un gruppo a rischio. Anche l'uso di alcuni farmaci fornisce le condizioni adatte alla loro moltiplicazione.
Classificazione di base delle micosi:
- micosi superficiali - funghi presenti ad esempio sulla pelle, sulle mucose e sulle unghie.
- micosi sistemiche (d'organo) - micosi polmonari, malattie fungine del tratto urinario.
I funghi nell'ambiente esterno
I funghi microscopici sono quasi ovunque intorno a noi. Oltre a colonizzare la superficie della pelle, delle mucose e degli organi umani, infettano anche animali e piante. Si trovano nell'acqua (acque superficiali stagnanti, bacini idrici), nel suolo e si disperdono nell'aria.
Si trovano anche su oggetti inanimati (muri, bagni, toilette, docce, rifiuti, cibo, mani sporche).
Interessante: la muffa è intorno a noi, quasi tutti l'hanno vista. Un buon esempio è il pane dimenticato da tempo, sul quale si forma una pellicola verdastra-biancastra, visibile anche a occhio nudo.
Una muffa benefica scoperta grazie al disordine
Gli effetti positivi delle muffe furono scoperti dal famoso medico Alexander Fleming, non grazie alle sue conoscenze, ma grazie al disordine che lasciò nel suo laboratorio nel 1928.
Al ritorno da una vacanza, notò che sulle piastre di coltura non lavate c'era della muffa e i batteri che erano stati messi in coltura non c'erano più.
Scoprì quindi che la muffa produceva una sostanza antimicrobica che uccideva i batteri e la isolò. Il prodotto risultante fu l'antibiotico penicillina (PNC), che ancora oggi è considerato il più efficace.
Malattie fungine dei neonati e dei bambini - soor
La malattia fungina dei neonati e dei bambini è molto frequente. Le manifestazioni della candidosi si verificano più spesso nei neonati intorno alla seconda settimana di vita e vengono definite soor.
Nei neonati e nei bambini piccoli, si riscontra una micosi della pelle e delle pieghe nella zona in cui il pannolino senza aria preme contro la pelle. Queste zone sono l'ambiente ideale (caldo e umido) per la crescita dei lieviti.
La prevenzione consiste nell'acquistare solo pannolini di buona qualità, conservarli correttamente in un ambiente asciutto e cambiarli regolarmente per mantenere il sederino del bambino asciutto.
È meno comune nelle ascelle o nella zona del collo dei bambini paffuti.
Soor e candidosi infantile - quadro clinico
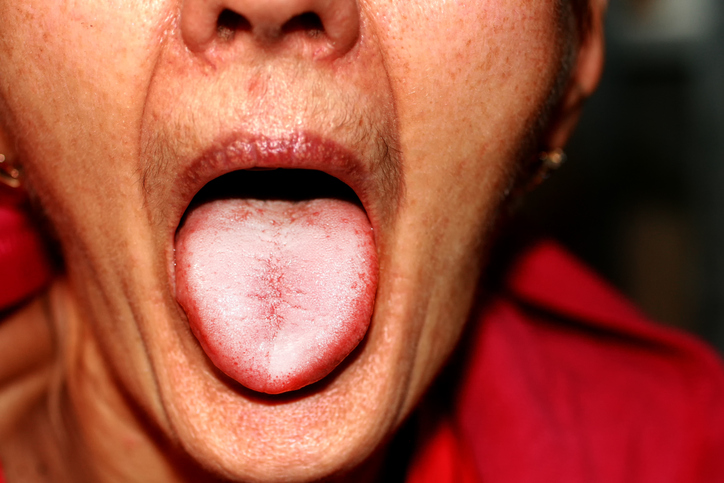
La candida (nota anche come rana o oidio) compare tipicamente sulla mucosa della cavità orale, soprattutto sul palato, sulla lingua e sulla guancia. La malattia si manifesta sotto forma di macchie bianche, dette "macchie di latte", che non possono essere rimosse. Sanguinano e sono dolorose se rimosse meccanicamente.
La micosi dei neonati e dei bambini nelle pieghe cutanee può inizialmente assomigliare a un normale eritema da pannolino. La pelle è rossa e ammorbidita e presenta piccole fessure. La pelle sottostante è di colore lattiginoso con vescicole.

Malattie fungine della pelle e delle mucose
Leinfezioni della pelle e delle mucose (micosi mucocutanee) tendono a essere separate o a manifestarsi insieme. I depositi micotici causano danni superficiali ma anche più profondi al rivestimento cutaneo. Molto spesso si verificano in pazienti indeboliti (immunodeficienti).
Anche l'igiene inadeguata, l'eccessiva sudorazione, gli indumenti stretti e senza aria o l'alterazione dell'acidità naturale della pelle (pH) sono cause comuni.
Sintomi delle micosi delle mucose e della pelle
Le manifestazioni della micosi sono identiche a quelle dei neonati (soor). Sulla pelle compaiono vesciche a base bianca. Quando le vesciche scoppiano, si forma un deposito circoscritto, lucido e rosso. Nel deposito si formano crepe e lo strato superficiale della pelle si stacca.
Le mucose manifestano lesioni biancastre. Il paziente avverte secchezza e grattamento nella zona colpita. In seguito, prurito e persino dolore.
La deglutizione dolorosa, ad esempio quando la mucosa della cavità orale è infetta, provoca inappetenza e difficoltà a mangiare.
Micosi delle unghie - onicomicosi
La micosi delle unghie è più comune nei piedi (fino a sette volte più frequente rispetto alle dita), ma può verificarsi anche sulle mani. Le unghie fungine si trovano anche alle estremità, dove colpiscono principalmente le dita e non sono rare.
Le micosi ungueali rappresentano oltre il 50% delle malattie delle unghie che ne causano l'alterazione e la distruzione.
L'onicomicosi si diffonde per contatto diretto o può essere contratta anche in luoghi umidi e caldi (docce comuni, piscine, zone tropicali). Può anche svilupparsi a causa dell'uso di scarpe strette e non ventilate e di un'igiene scorretta.
Come si presenta la micosi ungueale?
La malattia è più frequente nelle persone che presentano un'elevata sudorazione dei piedi. All'inizio si avverte un prurito iniziale, la pelle della zona colpita è rossa e macerata (ammorbidita). In seguito, può screpolarsi, con piccole lacerazioni della pelle (ragadi) visibili.
Il fungo si diffonde al letto ungueale, la cui superficie assume una colorazione da gialla a marrone (come se fosse sporca). L'unghia è ispessita, fragile e sono presenti solchi trasversali. Infine, si verificano ipercheratosi, deformazione, perdita della cuticola e disintegrazione.

Malattia fungina della vagina
La malattia infiammatoria della vagina causata da funghi è uno dei problemi ginecologici più comuni. Le manifestazioni di micosi vaginale sono un motivo frequente per visitare un ambulatorio ginecologico.
Sono molti i fattori che scatenano questa patologia (farmaci, stress, gravidanza, obesità, diabete, AIDS), ma resta il fatto che la vagina è un sito di predilezione ideale per le micosi e per altre malattie (ad esempio quelle batteriche) in termini di temperatura e umidità.
Come si manifesta la micosi vaginale?
Il sintomo più sgradevole, che infastidisce la paziente giorno e notte, è un fastidioso prurito della vagina e dell'area genitale esterna. È presente una secrezione spessa di consistenza acquosa o, più spesso, una secrezione spessa, bianca, simile a una cagliata e dall'odore aspro. Localmente sono presenti arrossamento e gonfiore. Nella vagina sono presenti placche biancastre, simili a quelle che si osservano nei neonati affetti da soor.

Malattie fungine che colpiscono gli organi interni
Le micosi che colpiscono gli organi interni sono chiamate anche micosi sistemiche invasive. L'invasione del sistema da parte dei funghi avviene a causa di una diminuzione dell'immunità generale o locale della persona. Il numero di questi pazienti è in costante aumento, a causa dell'incremento del numero di persone immunodeficienti.
I gruppi di persone a rischio comprendono
- neonati a rischio (basso peso alla nascita)
- pazienti anziani (oltre 70 anni di età)
- pazienti con AIDS (sindrome da immunodeficienza acuta)
- pazienti sottoposti a terapia immunosoppressiva (farmaci immunosoppressori - trapianti d'organo, trapianti di cellule ematopoietiche)
- pazienti in trattamento a lungo termine con antibiotici
- pazienti in trattamento a lungo termine con steroidi
- pazienti con immunodeficienza congenita ma anche acquisita
- pazienti con cancro e successivo trattamento aggressivo (chemioterapia, corticoterapia)
- pazienti affetti da leucemia
- pazienti con tumori maligni del sangue
- pazienti con diabete grave, chetoacidosi e insufficienza renale
- pazienti con fibrosi cistica
- pazienti con infezione da citomegalovirus
- pazienti dopo ripetuti interventi chirurgici maggiori
- pazienti con ustioni estese
- pazienti con gravi lesioni a più organi
- pazienti con una storia di micosi invasiva.
Gli organi più comunemente colpiti dai lieviti:
- flusso sanguigno infettato da funghi
- sistema respiratorio infettato da funghi
- sistema urinario infettato da funghi
- forma cronica disseminata della malattia
Trattamento delle malattie fungine
Il trattamento delle malattie fungine ha un tasso di successo fino al 90%, grazie all'ampia gamma di farmaci antimicotici oggi disponibili sul mercato. L'igiene deve essere parte integrante del trattamento, ma anche la modifica dello stile di vita e, in alcuni casi, il trattamento della malattia di base.
Opzioni di trattamento per le muffe:
- terapia locale (topica) - il farmaco viene applicato localmente alla zona interessata sotto forma di soluzione, crema o unguento.
- terapia generale (sistemica) - utilizzata se la terapia locale non ha successo o se si verificano ripetute e frequenti recidive della malattia.
Agenti antimicotici utilizzati nel trattamento delle muffe
Il trattamento delle micosi dipende da diversi fattori. La causa dell'abbassamento dell'immunità e il motivo della comparsa del fungo sono fondamentali. Altrettanto importanti sono l'età e le condizioni attuali del paziente. Inoltre, il medico (dermatologo) deve essere esperto per fare la diagnosi corretta.
I farmaci antimicotici sono solitamente utilizzati ad ampio spettro. Agiscono bloccando la divisione delle cellule micotiche, impedendone così la crescita e l'ulteriore moltiplicazione. Agiscono sui funghi che crescono attivamente, non sulle spore (le cosiddette cellule dormienti). La durata del trattamento deve essere seguita secondo il consiglio del medico - di solito da 2 a 3 settimane.
I preparati a base di imidazolo sono la prima scelta per il trattamento delle micosi. Questo gruppo comprende, ad esempio, il ketoconazolo. Sono adatti anche i derivati del triazolo come il fluconazolo, l'itraconazolo e il posaconazolo o le echinocandine come la caspofungina e la micafungina.
Probiotiká v boji proti plesniam
Risorse interessanti
Correlati










