- revue.ederma.sk - Le radiazioni solari e il loro effetto sulla pelle
- prolekare.cz - Diagnosi del melanoma maligno mediante scansione del corpo intero
- prolekare.cz - Tendenze attuali e nuove opzioni di trattamento del melanoma
- prolekare.cz - Melanoma cutaneo: diagnosi, trattamento e follow-up post-operatorio
- prolekare.cz - Metastasi nella pelle
- prolekare.cz - Una revisione dell'influenza dei polimorfismi del recettore della vitamina D sullo sviluppo e la progressione del melanoma maligno
- prolekare.cz - Trattamento mirato del melanoma: fatto o finzione?
Melanoma maligno: quali sono i sintomi e l'aspetto, le forme e la prognosi

Il melanoma maligno è il 19° tumore più comune ed è uno dei più aggressivi.
Sintomi più comuni
- Ulcera
- Iperpigmentazione
- Sanguinamento
- Voglia di nascere
- Bagnare la pelle
- Macchie bianche sulla pelle
- Prurito alla pelle
- Pelle arrossata
Caratteristiche
La cura della pelle non è solo igiene, trattamenti idratanti regolari o trattamenti di bellezza.
Molte donne e molti uomini trovano il tempo per una manicure, una pedicure o per curare le sopracciglia, ma chi di noi trova il tempo per un check-up preventivo da un dermatologo?
A maggio si celebra la Giornata europea del melanoma, in cui si effettuano screening ed esami preventivi dei nei.
In passato il melanoma era considerato un tipo di cancro raro, ma negli ultimi 50 anni la sua incidenza è aumentata più rapidamente di quella di altri tipi di cancro.
Nel 1970 si registrava una media di 3,2 nuovi casi ogni 100.000 abitanti negli uomini e di 3,3 casi ogni 100.000 abitanti nelle donne. Nel 1990, questa cifra era salita a 8,1 nuovi casi negli uomini e a 7,8 nelle donne. Il numero di casi è ancora in aumento. Attualmente, il numero di casi di melanoma è di circa 15 ogni 100.000 abitanti.
Il melanoma è un tumore maligno della pelle che deriva dalla trasformazione maligna dei melanociti. Può metastatizzare rapidamente ai polmoni, al cervello e al cuore. È molto insidioso.
Spesso si pensa al melanoma come a una malattia della pelle, ma può insorgere anche su membrane mucose come la bocca o i genitali. Nelle donne è più frequente sul viso e sulle gambe, mentre negli uomini sulla parte superiore del tronco.
Il melanoma maligno si riscontra principalmente nelle persone di razza bianca e colpisce soprattutto le persone di mezza età, ma è sempre più frequente anche nei giovani.
L'incidenza del melanoma negli uomini e nelle donne dipende dall'età: al di sotto dei 40 anni, il melanoma è più frequente nelle donne che negli uomini, mentre al di sopra dei 65 anni è due volte più frequente negli uomini che nelle donne.
L'incidenza del melanoma maligno è aumentata negli ultimi anni, soprattutto in Australia, Nord America, Europa settentrionale e Nuova Zelanda.
Come nasce il melanoma maligno?
Il melanoma maligno nasce dalla trasformazione maligna dei melanociti. I melanociti sono le cellule dello strato basale dell'epidermide che producono il pigmento melanina. I melanociti normali possono essere considerati come cellule vaganti.
Durante l'ontogenesi (sviluppo dell'individuo) vagano verso i siti in cui si forma la melanina. Non hanno strutture di contatto intercellulare. Dopo la divisione mitotica tendono a separarsi.
I melanociti sono un prerequisito per lo sviluppo del melanoma maligno. Lo sviluppo della malattia non dipende dalla melanogenesi (il processo di sintesi della melanina). Questa scoperta illustra lo sviluppo della malattia negli albini.
Classificazione internazionale delle malattie (ICD-10) - C43 - Melanoma maligno della pelle, melanoma malignum cutis.
Progetti
I sintomi soggettivi dello sviluppo maligno comprendono:
- ingrossamento del melanoma
- gonfiore
- sanguinamento
- prurito
Un altro 5% dei pazienti sviluppa un melanoma maligno a causa della lentigo maligna, che insorge in aree esposte ai raggi UV.
Circa il 30% dei pazienti sviluppa un melanoma maligno da un neo preesistente.
Diversi fattori influenzano in modo significativo l'incidenza e le caratteristiche di questa malattia, tra cui:
- influenze ereditarie
- maggiore esposizione ai raggi UV
- frequente esposizione al sole in un lettino abbronzante
- caratteristiche fenotipiche (colore della pelle e dei capelli).
Circa il 10% di tutti i melanomi sono familiari. La ridotta resistenza della pelle alle influenze nocive può essere determinata geneticamente.
Le mutazioni di singoli cromosomi e l'incapacità di correggere i cambiamenti cromosomici svolgono un ruolo importante.
SUGGERIMENTO all'articolo: Una bellapelle abbronzata e la nostra salute: come ottenere un'abbronzatura sana?
Uno dei fattori di rischio per il melanoma sono le scottature solari nell'infanzia.
I bambini che hanno subito più di una scottatura solare prima dei 12 anni hanno un rischio 3,6 volte maggiore di sviluppare il melanoma.
Nella sezione seguente descriviamo brevemente gli effetti positivi e negativi della luce solare. La luce solare ha un grande impatto sull'ambiente ed è composta da radiazioni visibili (50%), infrarosse (45%) e ultraviolette (5%).
La parte ultravioletta (UV) dello spettro solare è molto importante per molti processi in natura e si divide in:
- Radiazione UVA - Provoca l'invecchiamento della pelle.
- Radiazioni UVB - Provocano l'abbronzatura e la bruciatura della pelle.
- Radiazioni UVC - Non raggiungono praticamente la superficie terrestre perché sono filtrate dall'atmosfera.
Quali sono gli effetti delle radiazioni ultraviolette sul nostro corpo?
In piccole dosi, le radiazioni ultraviolette sono necessarie per la conversione della vitamina D nella pelle. Tuttavia, quantità maggiori di radiazioni UV causano vari cambiamenti alla pelle:
- acuta - arrossamento, infiammazione, surriscaldamento.
- subacuta - fotodermatosi
- cronica - fotoinvecchiamento, carcinogenesi
SUGGERIMENTO all'articolo: Lavitamina D e i suoi effetti. La nostra salute, ossa forti e forte immunità?
L'effetto nocivo più grave delle radiazioni UV è il rischio di cancerogenesi. Le radiazioni UV rallentano la divisione cellulare, inattivano gli enzimi intracellulari e inducono mutazioni.
Le radiazioni UV sono considerate il fattore più importante nello sviluppo del melanoma e dei tumori della pelle non melanoma. I fattori personali giocano un ruolo importante nel loro sviluppo:
- tipo di pelle
- idratazione della pelle
- tipo e dose di radiazioni UV
- età
- metodo di esposizione
- posizionamento anatomico
Tra i fattori esterni, l'altitudine, la latitudine, la riflessione delle radiazioni, il vento, l'umidità e la temperatura dell'aria sono fattori importanti per lo sviluppo della malattia.
Un esempio di paziente tipico di melanoma è un impiegato che lavora in un ambiente d'ufficio e che non è regolarmente esposto ai raggi UV. Va regolarmente in vacanza al mare e ama rilassarsi al mare anche in inverno.
L'applicazione ripetuta e non professionale di fonti artificiali di radiazioni UV (lettini abbronzanti con sorgente UVA, applicazione di UVA nel contesto della fototerapia) è considerata uno dei fattori di rischio.
L'uso dei lettini solari è molto popolare: oggi tutti vogliono essere splendidamente abbronzati tutto l'anno. Oltre a una pelle splendidamente abbronzata, i lettini solari comportano anche diversi effetti collaterali:
- bruciature della pelle
- reazioni fototossiche ai farmaci
- eruzioni luminose polimorfiche
- sviluppo o recidiva di porfiria
- induzione di melanoma maligno
Gli utilizzatori abituali di lettini solari hanno una probabilità tre volte maggiore di sviluppare un melanoma rispetto alle altre persone.

Tra i fattori di rischio, il fenotipo di una persona è di grande importanza. I tipi di persone più a rischio:
- fototipo di pelle chiara (fototipo I e II)
- colore dei capelli chiaro (biondo, rosso)
- colore degli occhi chiaro (verde, blu)
Tabella: Caratteristiche di ciascun fototipo
| Fototipo I |
|
| Fototipo II |
|
| Fototipo III |
|
| Fototipo IV |
|
| Fototipo V |
|
| Fototipo VI | tipico dei neri |
Sintomi
Melanoma lentigo maligna (LLM)
Il melanoma lentigo maligna rappresenta circa il 5-15% dei casi, si manifesta nelle persone anziane (60-70 anni) e si localizza solitamente sulla testa, sul collo e sulle parti degli arti esposte al sole.
Questo tipo di malattia è caratterizzato da una crescita lenta (5-20 anni) e si presenta come chiazze irregolarmente pigmentate e indistinte. La trasformazione maligna è caratterizzata dalla comparsa di pigmentazioni irregolari di colore marrone scuro o nero.
La prognosi è relativamente favorevole.
Melanoma a diffusione superficiale (SSM)
Il melanoma a diffusione superficiale è il tipo più comune di melanoma. Rappresenta il 60-70% di tutti i melanomi cutanei diagnosticati. La maggior parte dei casi viene diagnosticata tra i 40 e i 50 anni.
In entrambi i sessi si manifesta soprattutto sulla schiena, mentre nelle donne compare sulle gambe.
All'inizio, sulla pelle si formano gradualmente lesioni di colore non uniforme, che si presentano come una macula o una placca che si ingrandisce progressivamente e che di solito ha un diametro superiore a 6 mm.
Questo tipo di melanoma è caratterizzato da colori diversi (marrone, rosa, grigio, biancastro).
Melanoma nodulare (NM)
Il melanoma nodulare è il secondo tipo più comune di melanoma maligno. Rappresenta il 15-30 % di tutti i melanomi. Si manifesta tra i 50 e i 60 anni. Colpisce soprattutto gli uomini. Può manifestarsi soprattutto sul tronco e sulle gambe.
Cresce rapidamente su una pelle clinicamente invariata.
È una protuberanza o papula emisferica di dimensioni variabili, irregolarmente pigmentata. Ha una superficie liscia, non si stacca, si erode rapidamente e sanguina con un trauma minimo. Il colore può essere marrone, nero o rosso rosato.
La metastasi è rapida e si forma principalmente in noduli regionali, polmoni, cervello, fegato, ossa e pelle. La prognosi non è favorevole.

Melanoma lentigginoso acrale (ALM)
Il melanoma lentigginoso acrale rappresenta circa il 2-8% dei casi di melanoma e si manifesta su palmi, suole, letti ungueali e mucose.
Nelle fasi iniziali si presenta come una lesione piatta, screziata e irregolarmente pigmentata, che può essere coperta da ipercheratosi e quindi mascherata.
Sotto l'unghia assomiglia a un'alterazione emorragica. Sui piedi può essere scambiato per un nevo melanocitico, una lesione, una vescica o una verruca. I melanomi localizzati acrali sono spesso dimenticati. Purtroppo, spesso vengono diagnosticati tardivamente.
Melanoma maligno subungueale Il melanoma maligno subungueale colpisce il letto ungueale. Spesso viene diagnosticato tardivamente. Nella maggior parte dei casi viene trattato come un'onicomicosi. In alcuni casi viene erroneamente diagnosticato come un'emorragia subungueale dopo un incidente (scarpe piccole, inciampo).
Quali sono le altre varianti del melanoma maligno?
Melanoma maligno amelanotico (AMM)
La diagnosi è molto difficile. Questo tipo di melanoma è più aggressivo dei tumori pigmentati. La prognosi è infausta.
Melanoma maligno desmoplastico È molto raro e difficile da diagnosticare. Il pigmento è spesso assente.
Melanoma maligno in gravidanza In gravidanza si verifica un aumento della produzione di ormoni, che stimolano i melanociti a produrre pigmento. Si verifica un imbrunimento delle lesioni pigmentate. Talvolta le lesioni maligne esistenti si accentuano.
La gravidanza non influisce sulla sopravvivenza delle pazienti con diagnosi di melanoma o sul decorso della malattia. Le pazienti non devono preoccuparsi di un aumento del rischio di metastasi linfonodali.
Che aspetto ha il melanoma maligno?
Il melanoma maligno è caratterizzato da:
- Dimensioni - Il tumore è solitamente più grande di 6 mm, si diffonde e copre un'area sempre più ampia.
- Forma - Il margine regolare si incurva e sviluppa sporgenze o rientranze.
- Colore - Il più comune è l'inscurimento o l'annerimento.
- Superficie - Si formano squame, erosioni e croste.
Diagnostica
Quando si diagnostica un melanoma maligno, bisogna innanzitutto concentrarsi sull'anamnesi, che si concentra su:
- la presenza del melanoma
- il metodo di abbronzatura
- informazioni sull'esposizione ripetuta al sole
- l'esposizione al sole in un lettino abbronzante
- procedura invasiva eseguita nell'area interessata
Nella fase successiva, è importante valutare la forma e le dimensioni della lesione. Successivamente, si esegue un esame di palpazione dei linfonodi. Il medico controlla i capillari della pelle, i palmi delle mani, le suole, le unghie e le mucose.
Per la diagnosi differenziale visiva, il più delle volte si utilizza l'algoritmo ABCDE:
A (asimmetria) - asimmetria della lesione
B (irregolarità dei bordi) - irregolarità dei bordi
C (variegatura del colore) - colorazione non uniforme
D (diametro) - dimensioni superiori a 6 mm
E (evoluzione) - sviluppo, elevazione della lesione
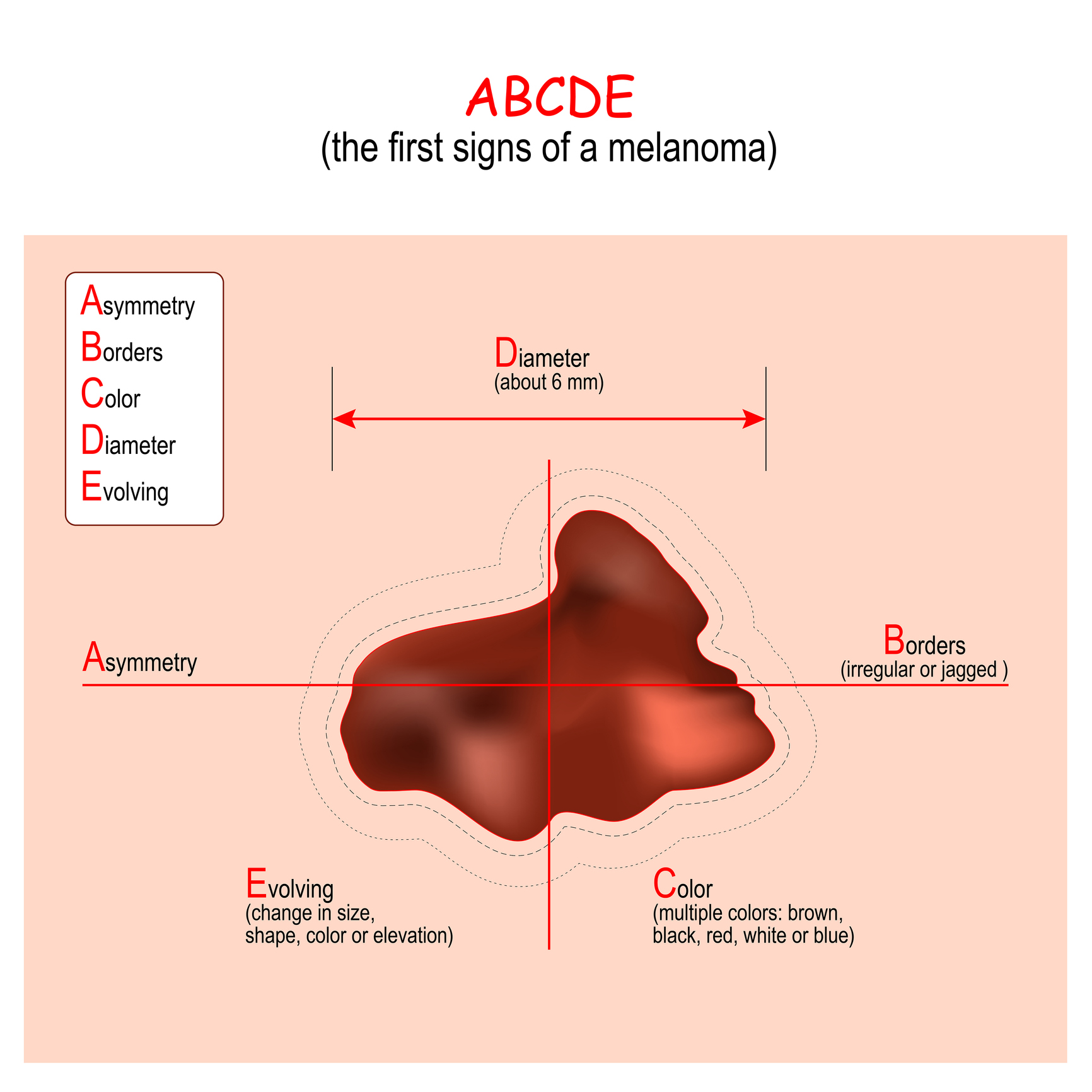
L'algoritmo ABCDE presenta diverse imperfezioni e in alcune situazioni, come nel caso di lesioni di piccole dimensioni, risulta inadeguato.
Per migliorare la diagnosi, si raccomanda ancora la regola del "brutto anatroccolo". Ogni individuo ha un tipo di neo simile, simile dal punto di vista clinico e istologico.
Un nevo è una formazione cutanea circoscritta che di solito deriva da un disturbo dello sviluppo embrionale.
Per confermare l'esatto stadio della malattia, è necessario conoscerne l'intera estensione: per questo motivo è stato introdotto nella pratica l'esame del linfonodo sentinella.
La linfadenectomia sentinella viene utilizzata per la diagnosi precoce di metastasi clinicamente non rilevabili. Si tratta di un intervento diagnostico, il cui scopo è cogliere le metastasi linfonodali in uno stadio clinicamente non rilevabile.
Lo stato del linfonodo sentinella è considerato un importante fattore prognostico ed è fondamentale per l'indicazione della terapia sistemica adiuvante.
Che cos'è un linfonodo sentinella?
Il linfonodo sentinella è il primo punto in cui le cellule tumorali del tumore primario raggiungono il sistema linfatico.
Qual è la diagnosi di melanoma nei bambini?
Il melanoma nei bambini è solitamente amelanotico, regolare, monocromatico e di dimensioni inferiori a 6 mm. Si utilizza l'algoritmo ABCD modificato.
A (amelanotico)
B (sanguinamento, protuberanza)
C (uniformità di colore)
D (sviluppo de novo, di qualsiasi diametro) - di nuova formazione, indipendentemente dalle dimensioni.
Dermatoscopia
Nella pratica si usa soprattutto un dermatoscopio portatile, un metodo di esame che utilizza un ingrandimento di dieci volte della lesione.
Grazie all'ingrandimento, il medico può determinare meglio la disposizione del pigmento nelle formazioni melanocitarie, il comportamento dei capillari e rilevare la presenza di manifestazioni infiammatorie. L'obiettivo principale dell'esame dermatoscopico è distinguere:
- lesioni melanocitarie da lesioni non melanocitarie.
- lesioni benigne da lesioni maligne
Attualmente si utilizza il metodo della dermatoscopia digitale, che consente di conservare l'immagine dermatoscopica, di rivederla e di confrontare i cambiamenti nel tempo. La pigmentazione viene valutata mediante analisi matematica.

Scansione del corpo intero
Uno dei metodi diagnostici più recenti è la scansione del corpo intero, un metodo non invasivo utilizzato soprattutto nei pazienti ad alto rischio di sviluppare un melanoma maligno.
L'interesse per questo esame sta crescendo anche tra i pazienti non a rischio.
Qual è l'obiettivo di questa metodica?
L'obiettivo principale dell'esame è quello di individuare manifestazioni melanocitarie nuove o marcatamente alterate dal punto di vista macroscopico nella pelle. Questo metodo di esame è significativo solo in caso di esami ripetuti dei pazienti, perché consente di seguire i cambiamenti nel tempo.
Diagnosi istologica del melanoma
Qualsiasi sospetto di melanoma dovrebbe essere un'indicazione per l'asportazione chirurgica e la diagnosi istologica. L'esame istologico è la chiave per la diagnosi.
Il risultato dell'esame istopatologico del tumore asportato deve includere una descrizione macroscopica della lesione, che comprenda:
- lunghezza
- larghezza
- spessore
- presenza di emorragia
- croste
- simmetria
- colorazione
- localizzazione
Il quadro istologico varia a seconda dei diversi tipi di melanoma. In generale, esistono caratteristiche comuni della natura maligna della lesione.
Queste caratteristiche includono l'asimmetria nel contorno e nella disposizione della lesione, i bordi sfumati o la formazione di nidi irregolari di cellule tumorali di dimensioni diverse.
I requisiti di base per l'esame istologico del melanoma comprendono:
- spessore del tumore in mm (valore di Breslow)
- numero di mitosi per 1 mm2 per i tumori di spessore inferiore a 1 mm
- valutazione della presenza/assenza di ulcerazione
- valutazione della presenza/assenza di regressione
- ampiezza del margine di sicurezza
Corso
I parametri istopatologici fondamentali per conoscere la gravità del melanoma comprendono:
- spessore del tumore - indicato anche come valore di Breslow
- profondità di invasione - valuta la profondità di penetrazione del tumore
- ulcerazione superficiale - si verifica spontaneamente
- indice mitotico - numero di mitosi per 1 mm2
- stato del linfonodo sentinella - le metastasi in questo linfonodo peggiorano significativamente la prognosi della malattia.
In pratica, si distinguono due fasi di crescita del tumore:
- Fase di crescita orizzontale-radiale - I melanociti atipici penetrano negli strati superiori dell'epidermide e nelle aree epidermiche distanti dal sito di proliferazione del melanocita primario. Si formano cloni con tassi di crescita e di produzione di melanina diversi.
- Fase di crescita verticale - Le cellule di uno dei cloni penetrano nel mosaico e continuano a proliferare. Le caratteristiche biologicamente avverse del tumore sono associate alla crescita verticale.
Clark et al. hanno introdotto una classificazione prognostico-istologica basata sul grado di invasione:
- Invasione di stadio I - Le cellule tumorali si trovano solo nell'epidermide al di sopra della membrana basale.
- Stadio II di invasione - Le cellule tumorali penetrano la membrana basale nello strato papillare.
- Invasione di stadio III - Le cellule tumorali raggiungono il confine tra lo stratum papillare e lo stratum reticulare.
- IV stadio di invasione - Le cellule tumorali penetrano tra le fibre di collagene.
- V stadio di invasione - Le cellule tumorali penetrano al di sotto del tessuto adiposo dermico.
Il derma è costituito da:
- Stratum reticulare - confinamento sciolto con il tessuto sottocutaneo, tessuto connettivo collagenoso denso
- Stratum papillare - confine netto e ondulato con l'epidermide, tessuto connettivo collagenoso rado
Come viene trattato: titolo Melanoma maligno
Come viene trattato il melanoma maligno? Chirurgia - chirurgia e farmaci
Mostra di piùMelanoma maligno è trattato da
Altri nomi
Risorse interessanti
Correlati










