- ncbi.nlm.nih.gov - Miastenia Gravis, Beloor Suresh A, Asuncion RMD.
- ncbi.nlm.nih.gov - Miastenia Gravis: una revisione, Annapurni Jayam Trouth, Alok Dabi, Noha Solieman, Mohankumar Kurukumbi, e Janaki Kalyanam
- mayoclinic.org - Miastenia grave
- my.clevelclinic.org - Miastenia gravis (MG)- Cleveland Clinic
- solen.sk - MIASTIA GRAVIS NELL'AMBITO DELLA PRATICA, Peter Špalek, Centro per le malattie neuromuscolari, Clinica neurologica SZU, FNsP Bratislava - Ružinov
- solen.cz - Miastenia gravis, MUDr. Jiří Pitiha, Centro per la Miastenia Gravis, Clinica Neurologica della 1a Facoltà di Medicina, Università Carlo di Praga, Centro di Neuroscienze Cliniche, Dipartimento Neurologico di KZ a.s. - Nemocnice Teplice o. z., Teplice
Miastenia gravis: cos'è e quali sono i sintomi + Cause

La miastenia gravis è una malattia autoimmune relativamente rara che colpisce la giunzione neuromuscolare. Si manifesta con una debolezza muscolare fluttuante, che può interessare, tra l'altro, importanti muscoli respiratori. Può portare alla cosiddetta crisi miastenica, una condizione urgente e pericolosa per la vita.
Sintomi più comuni
- Malessere
- Disturbi del linguaggio
- Raucedine
- Spiritualità
- Visione doppia
- Difesa
- Palpebre cadenti
- Disturbi della deglutizione
- Debolezza muscolare
- Stanchezza
- Vomito
Caratteristiche
La sua incidenza è di 200 casi ogni 100.000 abitanti, il che la rende una malattia rara, ma la maggior parte dei medici la incontra nella propria pratica.
La malattia colpisce più spesso donne giovani o uomini anziani.
La MG infantile è relativamente rara nel mondo occidentale e si manifesta soprattutto nei paesi asiatici, dove circa il 50% dei pazienti ha meno di 15 anni.
Le sue manifestazioni tipiche comprendono una debolezza muscolare fluttuante, più pronunciata nel pomeriggio e dopo lo sforzo, mentre i sintomi sono assenti al mattino e dopo il riposo.
Di solito colpisce i muscoli degli occhi, del collo e degli arti.
Nei bambini si manifesta principalmente con sintomi di debolezza dei muscoli extraoculari.
Progetti
Il disco neuromuscolare è il punto in cui le terminazioni nervose si collegano alle fibre muscolari, garantendo la trasmissione degli impulsi elettrici dai nervi ai muscoli.
Il collegamento dei nervi tra loro o dei nervi ai muscoli è chiamato sinapsi. Un tipo particolare di sinapsi è anche un disco neuromuscolare.
Una sostanza chimica specifica, chiamata acetilcolina, viene secreta dal nervo nella fessura tra il nervo e il muscolo. L'acetilcolina si lega ai suoi recettori sulla fibra muscolare e avvia una cascata di reazioni chimiche che portano alla contrazione muscolare.
È così che viene controllato tutto il movimento del nostro corpo.
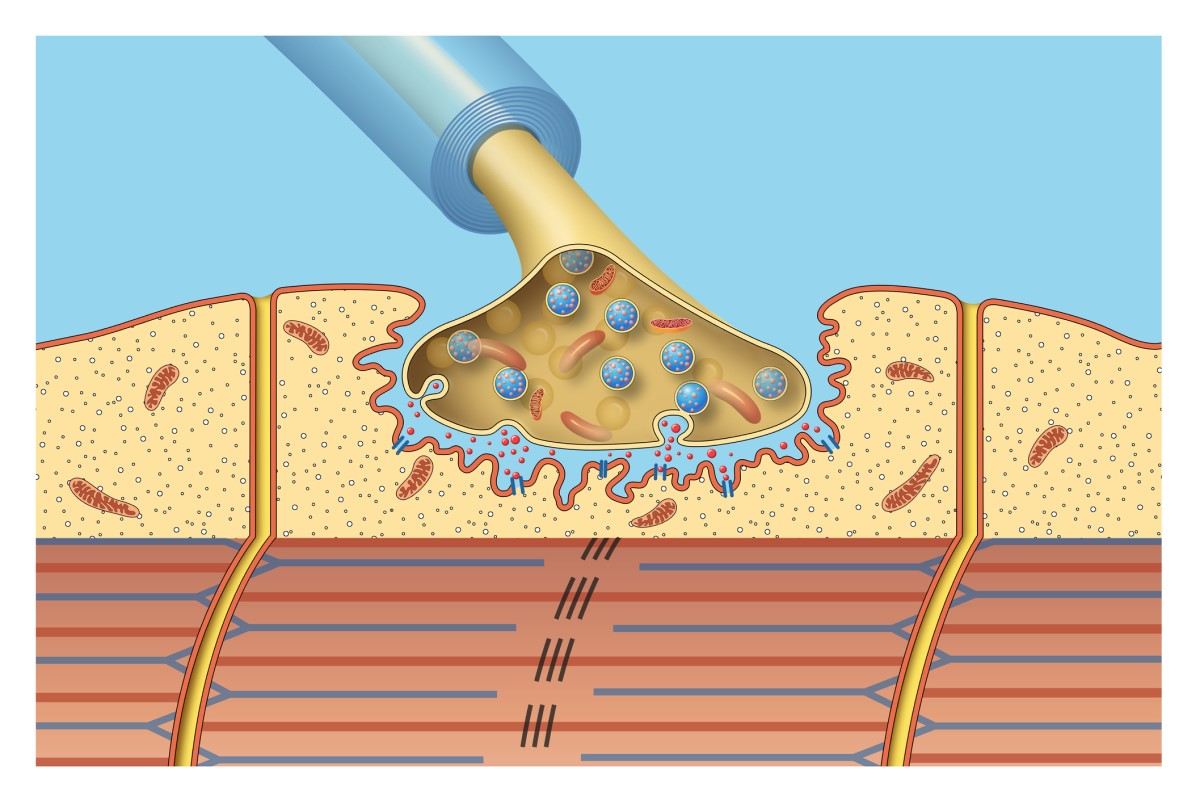
Nella miastenia gravis vengono prodotti autoanticorpi, o anticorpi immunitari, contro i tessuti dell'organismo.
Questi autoanticorpi occupano fino a due recettori adiacenti dell'acetilcolina, riducendo la capacità e la riserva funzionale per un'adeguata trasmissione neuromuscolare.
Inoltre, si attivano processi immunitari che portano alla distruzione della membrana postsinaptica del muscolo, disattivando completamente il processo di trasmissione neuromuscolare.
Ciò significa che le informazioni sul movimento vengono trasmesse correttamente dai nervi, ma non raggiungono più i muscoli e quindi il movimento non viene eseguito.
Circa l'80% delle persone affette da MG risulta positivo alla presenza di questi autoanticorpi specifici.
Nei soggetti giovani che si ammalano prima dei 45 anni, il timo svolge un ruolo importante nello sviluppo della MG.
La ghiandola del timo (nota anche come ghiandola infantile) è l'organo immunitario primario in cui si formano i linfociti T nell'infanzia, è situata nel torace e le sue dimensioni cambiano con l'età.
Nei bambini è la più grande e raggiunge dimensioni che vanno dalla tiroide al cuore. Con l'età si riduce e si trasforma in tessuto adiposo. In età adulta è piccola, si trova dietro lo sterno e ha una forma irregolare.
In alcune persone può verificarsi un'iperplasia del timo, cioè la crescita delle sue cellule e il suo ingrossamento.
Sulla superficie di queste cosiddette cellule mioidi sono presenti proteine simili al recettore dell'acetalcolina (AChR), che vengono riconosciute dai linfociti T come estranee e contro le quali viene sferrato un attacco autoimmune.
Ne consegue un'infiammazione autoimmune con attivazione dei linfociti T e dei linfociti B e produzione di autoanticorpi.
Inoltre, nel muscolo si trovano altre proteine, come la proteina strutturale "tirosina chinasi specifica del muscolo" (MuSK).
In alcuni pazienti affetti da miastenia grave sono stati riscontrati anticorpi contro questa proteina e contro alcune altre strutture della membrana postsinaptica.
La MuSK nella miastenia gravis presenta caratteristiche cliniche molto diverse dalla miastenia gravis con altri autoanticorpi. È più frequente nelle donne, risparmia relativamente i muscoli extraoculari e colpisce comunemente i muscoli bulbari, facciali e del collo.
Anche la crisi miastenica è comune nella MuSK MG.
Circa il 13% dei pazienti presenta miastenia associata a una neoplasia in corso. In questo caso, la miastenia viene definita paraneoplastica. Più comunemente, si tratta di un timoma, che è un tumore benigno del timo.
La miastenia è una malattia autoimmune, pertanto si presenta spesso in associazione con altre malattie autoimmuni, come la tiroidite autoimmune (tiroidite).
Classificazione della miastenia gravis
A seconda del tipo di sintomi clinici e del tipo di autoanticorpi, la MG può essere classificata in diversi sottogruppi.
Ogni gruppo risponde in modo diverso al trattamento e ha quindi una prognosi diversa:
- MG a esordio precoce - Età di insorgenza dei sintomi inferiore a 50 anni, associata a iperplasia timica.
- MG a insorgenza tardiva - L'età di insorgenza dei sintomi è superiore a 50 anni ed è associata ad atrofia (contrazione) del timo.
- MG associata a timoma
- MG con anticorpi anti-MuSK
- MG oculare - Sintomi solo a carico dei muscoli oculomotori.
- MG senza anticorpi rilevabili contro AChR e MuSK
Sintomi
Nella maggior parte dei casi sono colpiti diversi gruppi muscolari, mentre non è raro il coinvolgimento monofocale (coinvolgimento di un solo gruppo muscolare, ad esempio solo i muscoli dell'occhio).
I sintomi più comuni sono i seguenti
debolezza dei muscoli extraoculari
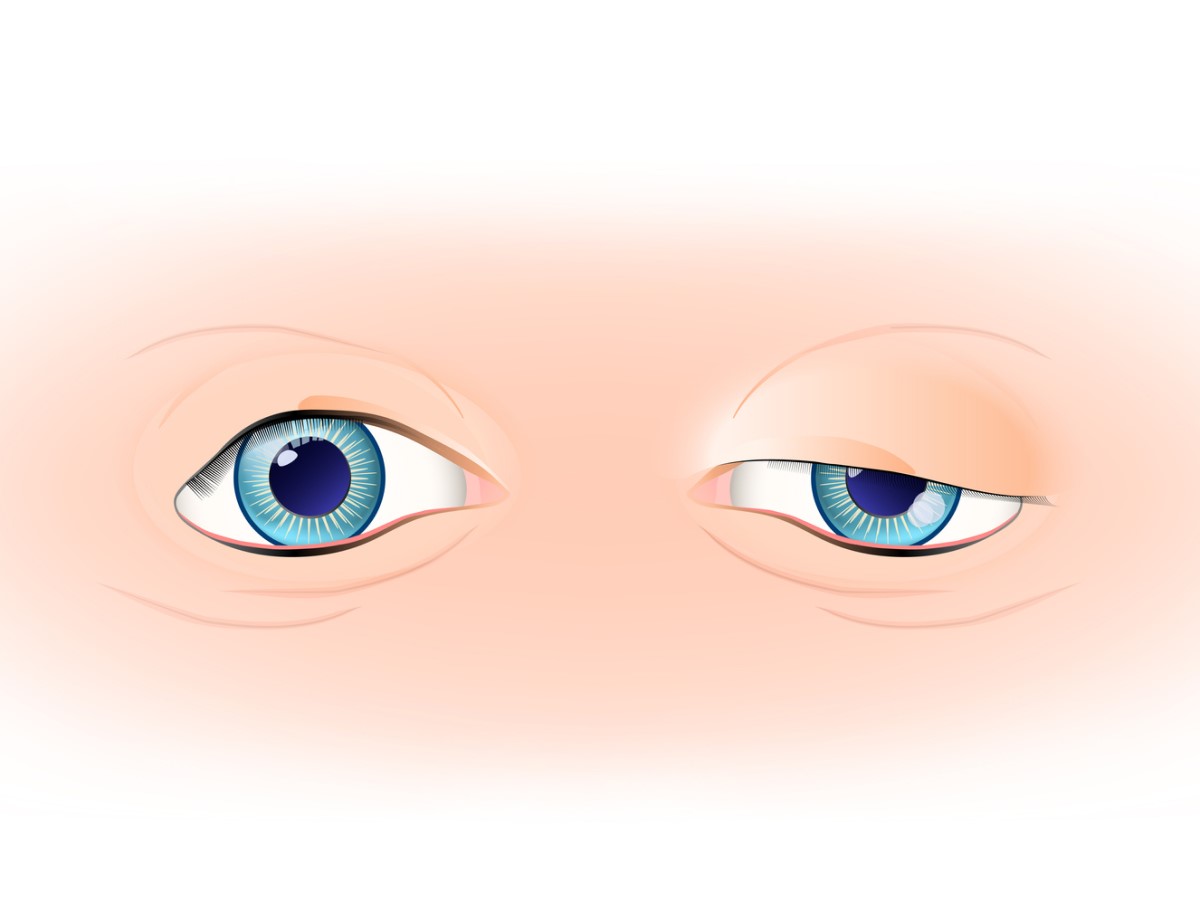
In circa l'85% dei pazienti, questo è il sintomo iniziale che segnala la miastenia gravis. I pazienti soffrono di visione doppia (diplopia), abbassamento della palpebra superiore (ptosi) o una combinazione di entrambi.
Questi sintomi possono progredire verso la "MG generalizzata", che coinvolge già i muscoli bulbari, assiali e degli arti. La metà dei pazienti sviluppa questa forma entro due anni.
Debolezza dei muscoli bulbari
Si tratta di sintomi quali difficoltà a masticare cibi solidi o frequenti conati di vomito e soffocamento, oltre a difficoltà di deglutizione, raucedine e scarsa articolazione nel parlare.
L'alterazione della mobilità dei muscoli facciali causa un volto inespressivo, privo di espressioni facciali. L'alterazione dei muscoli del collo causa la sindrome della testa cadente.
Debolezza degli arti
La debolezza colpisce diversi gruppi di muscoli cosiddetti prossimali (muscoli più vicini alla parte centrale del corpo), come le spalle e le cosce. Gli arti superiori sono più gravemente colpiti rispetto agli arti inferiori.
Crisi miastenica
La crisi miastenica è il sintomo più grave di questa malattia.
Si tratta di un disturbo della mobilità dei muscoli intercostali e del diaframma.
Questi muscoli contribuiscono all'espansione dei polmoni durante l'inspirazione: se rimangono immobili, i polmoni non si espandono e il paziente non riesce a respirare.
Il paziente in crisi miastenica deve essere ricoverato nel reparto di terapia intensiva e deve essere sottoposto a ventilazione polmonare artificiale.
Diagnostica
Esame neurologico
Talvolta l'esame neurologico della forza muscolare può non rivelare alcun disturbo, a causa della natura fluttuante della malattia.
In questi casi, contrazioni muscolari ripetute o prolungate possono dimostrare la debolezza. Per esempio, guardare in alto per almeno 1 minuto evidenzierà la ptosi della palpebra superiore, cioè la sua caduta verso il basso.
Il miglioramento si verifica dopo un periodo di riposo o dopo l'applicazione di ghiaccio, detto anche test dell'impacco di ghiaccio, sul gruppo muscolare interessato.
Nell'anamnesi, il medico chiede se si soffre di malattie infettive, stress, maggiore stanchezza o se si assumono determinati farmaci: tutti questi fattori possono essere un fattore scatenante della miastenia gravis o possono peggiorare i sintomi precedentemente solo lievi.
Test sierologici
Il test sierologico per la presenza di autoanticorpi contro il recettore dell'acetilcolina (Anti-AChR) è un test molto specifico che praticamente conferma la diagnosi nei pazienti con reperti clinici classici.
È positivo nei quattro quinti dei casi di pazienti con MG generalizzata, ma solo nella metà dei pazienti con la forma puramente oculare di MG.
Il resto dei pazienti, circa il 5-10%, presenta anticorpi antiMuSK positivi.
Solo raramente gli anticorpi antiAChR e antiMuSK sono presenti nello stesso paziente.
Alcuni pazienti non sono positivi a nessuno di questi anticorpi. In questi pazienti possono essere testati altri tipi di anticorpi, il che è relativamente più raro. Una certa percentuale rimane senza rilevamento di un anticorpo specifico. Questi pazienti hanno la cosiddetta MG sieronegativa.
Test elettrofisiologici
Questo test è più utile nei pazienti che risultano sieronegativi al test degli anticorpi.
I test più comunemente utilizzati per determinare la MG sono il test di stimolazione nervosa ripetitiva (ripetuta) e l'elettromiografia a singola fibra (SFEMG). Entrambi i test valutano il ritardo di conduzione nel disco neuromuscolare.
Il test di stimolazione nervosa ripetitiva si basa sul principio che la stimolazione nervosa ripetitiva esaurisce l'acetilcolina nel disco neuromuscolare, riducendo gradualmente il potenziale di propagazione dell'impulso elettrico. Una riduzione di almeno il 10% è un segno diagnostico di MG.
Test all'edrofonio
L'edrofonio è un inibitore dell'acetilcolinesterasi a breve durata d'azione. L'acetilcolinesterasi è un enzima che scompone l'acetilcolina. La somministrazione di edrofonio aumenta la disponibilità di acetilcolina nel disco neuromuscolare a breve termine.
Questo test è particolarmente utile nella forma oculare della MG, dove non è possibile eseguire test elettrofisiologici. Un risultato positivo si ottiene se il paziente mostra un miglioramento dei sintomi, ad esempio ptosi (palpebre cadenti) o visione doppia.
Test dell'impacco di ghiaccio
Se il test all'edrofonio è controindicato, è possibile eseguire il test dell'impacco di ghiaccio. Si applica un impacco di ghiaccio sull'occhio per due o cinque minuti e si valuta l'eventuale miglioramento della ptosi.
Tuttavia, questo test non è adatto per la valutazione dei muscoli extraoculari, cioè per la visione doppia.
Metodi di imaging
Per valutare il timoma, si esegue una tomografia computerizzata (TC) o una risonanza magnetica (RM) del torace.
Se si tratta di una forma puramente oculare di MG, si può eseguire la risonanza magnetica dell'orbita e del cervello per escludere eventuali lesioni locali.
Altri esami di laboratorio consigliati sono gli anticorpi antinucleari (ANA) e il fattore reumatoide (RF) e i test di funzionalità tiroidea al basale. Insieme alla MG possono essere presenti altre malattie autoimmuni.
La diagnosi differenziale della miastenia gravis comprende
- Anche la sindrome di Lambert-Eaton è caratterizzata da una debolezza fluttuante, che però migliora con l'esercizio fisico, il che la distingue dalla MG.
La malattia è solitamente causata da una neoplasia primaria, più comunemente un carcinoma polmonare a piccole cellule.
- La trombosi del seno cavernoso può presentarsi con disturbi oculari persistenti come fotofobia (intolleranza alla luce), chemiosi (gonfiore e rigonfiamento della congiuntiva) e cefalea.
Di solito ha un esordio improvviso.
- I gliomi del tronco encefalico sono tumori maligni. Si presentano con sintomi bulbari (difficoltà a deglutire, a parlare, ecc.), debolezza, intorpidimento, problemi di equilibrio e convulsioni. I sintomi sono permanenti, non fluttuanti come nella MG.
Di solito presentano anche mal di testa e sintomi di aumento della pressione intracranica, ad esempio vomito.
- La sclerosi multipla può presentarsi con qualsiasi sintomo neurologico, che può fluttuare o persistere per ore, giorni o settimane.
Si manifesta con debolezza, deficit sensoriale, disturbi del pensiero e del comportamento. La debolezza può essere unilaterale o bilaterale.
- Il botulismo si manifesta in modo molto simile alla forma oculare di MG, con ptosi, visione doppia, debolezza progressiva e anomalie pupillari.
È anche accompagnato da sintomi sistemici. È importante un'anamnesi di ingestione di miele o di alimenti contaminati da parte del paziente.
- Le malattie trasmesse dalle zecche si manifestano con paralisi ascendente degli arti, distress respiratorio e riduzione dei riflessi causati dalle neurotossine presenti nella saliva delle zecche.
- La polimiosite e la dermatomiosite sono malattie che causano debolezza dei muscoli prossimali, simile alla MG, e sono solitamente associate a dolore in questi gruppi muscolari.
Si tratta di un'infiammazione del muscolo stesso.
- L'oftalmopatia di Graves si manifesta con un irrigidimento delle palpebre. I sintomi sono causati da autoanticorpi diretti contro le strutture dell'occhio.
Corso
I sintomi possono peggiorare a causa di infezioni precedenti, sforzi fisici, stress mentale ed esaurimento, mentre migliorano dopo il riposo e il sonno. Questo andamento fluttuante è caratteristico della malattia.
La maggior parte dei pazienti affetti da MG ha un'aspettativa di vita quasi normale con la terapia attuale. Cinquant'anni fa, il tasso di mortalità nelle crisi miasteniche si aggirava intorno al 50-80%, mentre ora è diminuito sostanzialmente al 4,47%.
Diversi risultati clinici, di laboratorio e di diagnostica per immagini sono importanti anche dal punto di vista prognostico nella MG.
Ad esempio, il rischio di generalizzazione secondaria aumenta con l'età di insorgenza tardiva, con titoli anticorpali elevati del recettore dell'acetilcolina (AChR) e con la presenza di un timoma.
La presenza di una combinazione di ptosi e visione doppia all'esordio della malattia ha una maggiore probabilità di generalizzazione secondaria rispetto alla sola ptosi o diplopia.
Il trattamento precoce con farmaci immunosoppressori come i corticosteroidi e l'azatioprina riduce significativamente il rischio di generalizzazione secondaria della malattia.
Come viene trattato: titolo Miastenia gravis
Trattamento della miastenia grave: farmaci e altre misure
Mostra di piùMiastenia gravis è trattato da
Altri nomi
Risorse interessanti










