- solen.sk - Gangrena di Fournier
- wikiskripta.eu - Gangrena
- mayoclinic.org - Gangrena
Che cos'è la cancrena, quali sono i sintomi e il trattamento?
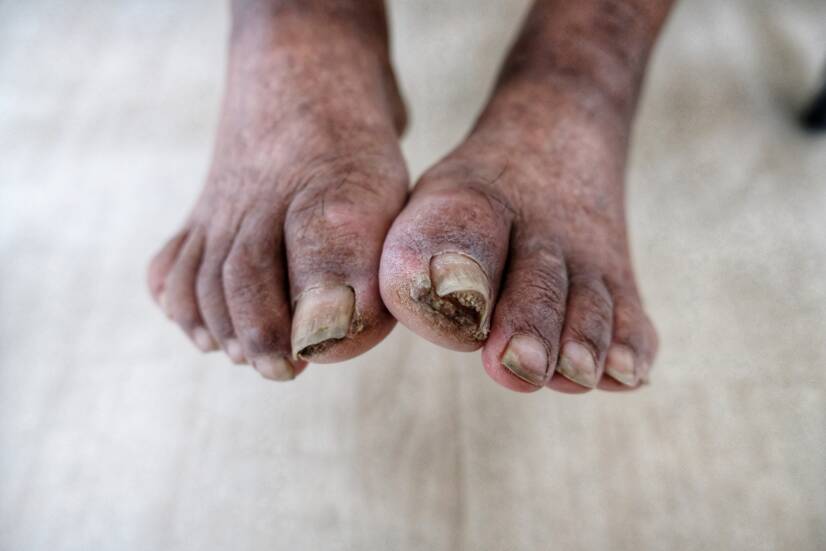
La cancrena è una condizione in cui una certa parte del tessuto umano muore. Spesso è una manifestazione di alterazioni secondarie come l'essiccazione o l'infezione.
Contenuto dell'articolo
Che cos'è la cancrena?
La cancrena è una necrosi modificata da cambiamenti secondari, più comunemente essiccazione e infezione.
Esistono 3 tipi di cancrena:
- Gangrena secca (gangraena sicca) - Si verifica più spesso alle estremità quando si occlude un vaso sanguigno. È causata da un apporto insufficiente di ossigeno.
Il colore delle concrezioni cambia gradualmente da viola a nero a marrone scuro. La pelle perde acqua, elasticità e assomiglia alla carta pergamena. - Gangrena umida (sfacelo) - Necrosi modificata da batteri putrefattivi. I tessuti necrotici hanno un aspetto umido, odorano e si rompono. Il colore è verde, causato dai batteri che agiscono sull'emoglobina.
Quando i batteri crescono eccessivamente, può verificarsi una condizione grave e pericolosa per la vita, la sepsi. - Gangrena gassosa (gangraena emphysematosa) - Necrosi modificata dai clostridi, batteri che formano gas. Si verifica dopo una ferita quando l'infezione da clostridi penetra in profondità nella ferita (per esempio, se viene introdotto del terriccio nella ferita).
Il tessuto è gonfio, può suppurare. Si sentono bolle di gas che sembrano scoppiare quando vengono toccate.
Una volta che un certo tipo di batteri penetra nei tessuti circostanti e nel flusso sanguigno, la cancrena rappresenta un pericolo mortale.
Rischi della cancrena
Il fattore che più spesso aumenta il rischio di cancrena è il restringimento dei vasi sanguigni - l'aterosclerosi. Il restringimento graduale può portare a un apporto limitato di ossigeno e in seguito alla morte completa dei tessuti.
Tra i fattori importanti c'è anche il diabete, che come è noto espone i pazienti al rischio di infezioni batteriche.
Il rischio è aumentato anche da:
- malattie infiammatorie dei vasi sanguigni
- riduzione dell'immunità (chemioterapia, HIV, tossicodipendenza)
- Ustioni
- congelamento
- Fumo
- Obesità
Gangrena diabetica
Il termine gangrena diabetica comprende un'ampia gamma di lesioni acrali della gamba diabetica, da segni minimi alla gangrena dell'intera gamba. È una delle complicanze più gravi del diabete.
Nei diabetici, l'interessamento del piede è da 20 a 50 volte più comune rispetto agli individui sani.
Fattori che causano la cancrena diabetica
Per i pazienti in cura per il diabete, molti fattori determinano il risultato.
Alcuni dei più comuni includono:
- Neuropatia - danno al sistema nervoso (motorio, sensoriale, viscerale)
- Disturbi circolatori - apporto di sangue inadeguato e conseguente mancanza di vascolarizzazione dei tessuti
- Iperglicemia - fluttuazioni dei livelli di zucchero nel sangue che causano l'insorgenza anticipata di complicazioni successive
- Limitata mobilità articolare - insieme a neuropatie sensomotorie che causano riduzione del tono muscolare, rigidità, intorpidimento, creando così una maggiore pressione quando si sta in piedi o si cammina.
Informazioni interessanti si trovano nell'articolo:
Il piede diabetico come complicanza del diabete?
La gangrena diabetica è una grave conseguenza della sindrome del piede diabetico, che spesso porta all'amputazione dell'arto colpito. Può svilupparsi anche a seguito di una lesione minore o spesso di una vescica sottovalutata.
La prevenzione di questi disturbi consiste nella cura regolare dei piedi e nelle visite dal diabetologo.
Diagnosi e trattamento della gangrena diabetica
La diagnosi viene fatta dal medico sulla base dell'anamnesi: spesso i pazienti trascurano le manifestazioni lievi, i cosiddetti segnali d'allarme, e arrivano in ambulatorio in uno stadio avanzato della malattia.
- Anamnesi - Sulla base del colloquio, il medico ottiene le informazioni necessarie sulle condizioni attuali e precedenti del paziente.
- Esame fisico - Con la vista e la palpazione, il medico determina l'estensione e lo stadio della malattia, mentre con la palpazione determina la tenerezza e il gonfiore dell'area.
- Esame di laboratorio - Viene prelevato un campione di sangue e inviato per la determinazione dei parametri infiammatori (CRP, conta dei leucociti, FW).
- Imaging - Determina l'estensione, il grado e la profondità del coinvolgimento.
- Radiografia (esame a raggi X) - Serve a determinare l'estensione sulle strutture solide (osso).
- USG (ultrasonografia) - Utilizzata per rilevare anomalie nel flusso sanguigno.
- TC (tomografia computerizzata), RM (risonanza magnetica) - Utilizzata soprattutto nella malattia di alto grado per determinare il coinvolgimento delle strutture più profonde.
- Tampone - Utilizzando speciali spazzole sterili, viene prelevato un tampone dalla zona interessata e inviato per l'esame batteriologico (per rilevare la presenza di batteri anaerobi, aerobi o gassosi).
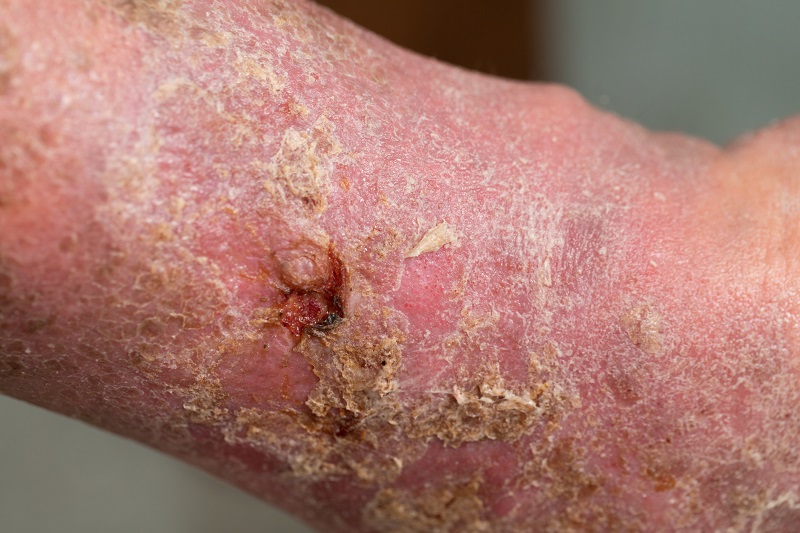
Trattamento della gangrena diabetica
Il trattamento della gangrena tende a essere a lungo termine e difficile. Dalla possibilità di guarigione all'intervento chirurgico radicale. Il primo passo più importante è quello di compensare il diabete.
- Trattamento medico - Somministrazione di antibiotici attraverso il sangue (in una vena).
- Trattamento chirurgico locale - Dipende dal reperto locale. Se necessario, il trattamento chirurgico viene eseguito in anestesia locale. In caso di gangrena incipiente, piede diabetico o ulcera tibiale, si procede all'asportazione della cute morta e del tessuto sottocutaneo. In alcuni casi, si procede anche all'asportazione dell'osso. Si esegue anche un lavaggio della ferita con soluzioni antibiotiche.
- Trattamento chirurgico totale - Se il reperto è avanzato e le procedure precedenti non possono essere utilizzate o sono inefficaci, l'arto colpito deve essere amputato.
Curiosità:
Per le infezioni anaerobiche si consiglia un soggiorno in camera iperbarica.
Il paziente è confinato in una camera in cui viene mantenuta un'alta concentrazione di ossigeno, che non favorisce la diffusione e la moltiplicazione di questo tipo di batteri.
Gangrena di Fournier
La gangrena di Fournier (FG) è una gangrena pericolosa per la vita dei genitali esterni, del perineo e dell'area perianale. Attualmente questa definizione include affezioni della stessa natura nelle donne, ma è più comune nella popolazione maschile.
La malattia è stata descritta per la prima volta da Jean Alfréd Fournier nel 1883.
La FG è una tipica fascite necrotizzante causata da vari batteri (stafilococchi, streptococchi, coliformi, pseudomonadi, bacteroides, fusobatteri, pseudomonadi) provenienti da pelle, uretra, vagina o retto.
Cause della FG
Un importante prerequisito per lo sviluppo della FG è un'immunità compromessa (soprattutto cellulare) e ridotta dell'individuo colpito. Una malattia locale o un trauma nell'area genitale favoriscono lo sviluppo di un'infezione batterica.
Fattori di rischio che influenzano lo sviluppo della FG
Tabella dei fattori di rischio che causano la FG
| Stati di immunodeficienza | Cause urologiche | Cause chirurgiche | Cause dermatologiche | Cause meno comuni |
| Diabete mellito | Ascesso scrotale | Ascesso periprotale | Si verifica soprattutto nei paesi in via di sviluppo | Erniaplastica |
| Chemioterapia | Interventi chirurgici | Appendicite perforata | Vasectomia | |
| HIV | Biopsia prostatica | Diverticolite | Circoncisione neonatale | |
| Terapia corticoidea | Strettoia uretrale | Cancro rettale | Lesioni esterne (graffi, punture di insetti) | |
| Alcolismo cronico | Stravaso di urina durante la strumentazione endoscopica del tratto urinario inferiore | Fessure e fistole anali | Endarterite obliterante pudenda externa e interna |
Diagnosi e trattamento della gangrena di Fournier
La diagnosi di gangrena di Fournier viene solitamente effettuata sulla base del quadro clinico e dell'anamnesi. I sintomi principali sono il più delle volte il dolore nel sito di coinvolgimento, la tumefazione e, nelle fasi successive, la febbre.
- Anamnesi - valutazione dei possibili fattori di rischio per la FG
- Esame fisico - palpazione, palpazione delle aree interessate
- Esame di laboratorio - diagnosi microbiologica dal sangue (CRP, FW, leucociti) + urinocoltura
- Striscio - utilizzando pennelli sterili dall'area interessata
- Biopsia - prelievo delicato di materiale biologico per analisi più approfondite
- Imaging - per chiarire l'estensione e la gravità della malattia
- USG
- TAC
- RISONANZA MAGNETICA
Interessante:
FG è in grado di diffondersi rapidamente. Si pensa che sia di 2-3 cm all'ora.
Trattamento della gangrena di Fournier
Anche quando si sospetta la presenza di una gangrena di Fournier, è necessario ricoverare il paziente. Un intervento ritardato comporta un aumento della mortalità.
Il trattamento più comune per la FG è il seguente:
- Medico - Somministrazione di antibiotici ad ampio spettro per via ematica (in vena).
- Chirurgico - Asportazione radicale di tutti i tessuti gangrenosi e di quelli potenzialmente a rischio; è necessario lasciare la ferita aperta per una migliore guarigione.
- Drenaggio delle vie urinarie, epicistectomia.
- Colostomia di scarico - soprattutto quando è interessata l'area rettale
- Ricostruzione plastica - chiusura secondaria delle aree interessate
- Camera iperbarica - Trattamento con ossigeno ad alta pressione.
Il monitoraggio continuo del paziente e l'idratazione sono un fattore importante per il successo, così come lo stadio in cui la malattia è stata diagnosticata.
Cancrena degli organi interni
La cancrena può colpire un gran numero di parti del nostro corpo, ma è anche in grado di attaccare gli organi interni.
Gli organi più comuni che possono essere colpiti dalla cancrena sono:
- L'appendice - L'infiammazione dell'appendice nella sua forma acuta può causare la perforazione e la conseguente cancrena.
- Pancreas - In caso di infiammazione acuta del pancreas.
- Crevo - Nelle condizioni ileotiche in cui è presente un'ostruzione coroideale. Raramente si verifica la gangrena del colon nella malattia autoimmune lupus eritomatoso.
- Cistifellea - In caso di colecistite acuta.
- Stomaco - Più comunemente nel cancro
- Polmone - Come conseguenza di una polmonite subita
Risorse interessanti
Correlati










