- prolekare.cz - Dermatite da contatto - parte I.
- prolekare.cz - Dermatite allergica professionale
- solen.sk - Fitodermatite
- prolekare.cz - Dermatite da contatto
- mayoclinic.org - Dermatite
- webmd.com - Dermatite da contatto: fatti sulle eruzioni cutanee
- sciencedirect.com - Dermatite
- Jiří Štork et al - DERMATOVENEROLOGIA
Che cos'è la dermatite? L'infiammazione della pelle e le sue cause, sintomi e distribuzione

La dermatite è una malattia della pelle molto comune, ma non tutte le dermatiti sono uguali. Quali tipi di dermatite conosciamo?
Sintomi più comuni
- Dolore alla pelle
- Iperpigmentazione
- Sfogo
- Bagnare la pelle
- L'isola
- Germogli
- Prurito alla pelle
- Pelle arrossata
- Arrossamento della palpebra
Caratteristiche
La malattia si manifesta soprattutto nelle persone che hanno un'alterata reattività cutanea.
Tutti i tipi di dermatite sono caratterizzati dalla tendenza a diffondersi, a recidivare e nella maggior parte dei casi sono cronici (a lungo termine).
Eczema o dermatite?
In ambito medico sono stati fatti diversi tentativi per distinguere la dermatite dall'eczema. La nuova terminologia basata sull'ambiente anglosassone utilizza il termine dermatite.
Nella medicina dell'Europa centrale si usa ancora il termine eczema.
L'eczema è un tipo di reazione che ha molte cause.
Secondo alcuni esperti, ogni eczema è una dermatite, ma non tutte le dermatiti sono eczemi, per cui si raccomanda di usare il termine dermatite.
La classificazione e la terminologia sono incoerenti e le diverse pubblicazioni utilizzano criteri diversi.
A seconda del decorso, la dermatite si divide in:
- dermatite acuta, che si manifesta durante il decorso della malattia
- subacuta
- cronica

A seconda della causa, la dermatite si divide in:
- allergica
- irritante
In letteratura si trova anche una suddivisione in base alla morfologia e alla localizzazione. In questo articolo seguiremo la seguente suddivisione:
- Dermatite irritante da contatto (Dermatitis contacta irritativa)
- Dermatite allergica da contatto (Dermatitis contacta allergica)
- Dermatite microbica (Dermatite nummulare)
- Dermatite atopica
- Dermatite seborroica
- Dermatite disidrotica (Dermatite dyshidrotica)
Progetti
Le dermatiti si dividono in due gruppi in base alla loro origine:
- Origine esterna (esogena) - dermatite irritativa da contatto, dermatite allergica da contatto, dermatite microbica.
- Origine interna (endogena) - dermatite atopica, dermatite seborroica, dermatite disidrosica.
A seconda della causa, le seguenti malattie della pelle sono classificate come dermatiti/eczemi:
- Dermatite da contatto irritante (Dermatitis contacta irritativa)
La malattia è causata da fattori esterni non allergici e irritanti, che possono essere fisici, chimici o biologici. Il decorso della malattia può essere acuto (dermatite tossica), subacuto o cronico (dermatite cumulativa).
I sintomi della dermatite acuta si manifestano dopo pochi minuti o ore.
Le manifestazioni della dermatite cronica si verificano dopo il contatto ripetuto con il fattore causale tossico.
La tabella seguente riporta singoli esempi di fattori causali
| Cause chimiche | Cause fisiche | Cause biologiche |
| Acqua | Calore | succhi vegetali |
| agenti di pulizia | gelo | secrezioni animali |
| acidi | luce | microbi |
| cemento | secco | |
| calce | umido | |
| oli minerali | pressione | |
| solventi organici | sabbia |
Le piante possono essere un fattore di induzione della tossicità. Ad esempio, i peperoncini contengono l'alcaloide capsaicina, che induce il rilascio di un neurotrasmettitore immagazzinato dai neuroni sensoriali. Di conseguenza, gli esseri umani provano bruciore alla pelle.
Se non si usano guanti protettivi quando si lavora con il peperoncino, può insorgere una dermatite da contatto alle mani.
- Dermatite allergica da contatto (Dermatitits contacta allergica, Eczema contactum allergicum)
La dermatite allergica da contatto è una manifestazione di un tipo tardivo di allergia cellulare. Lo spettro degli allergeni da contatto più comuni cambia nel corso della vita e riflette in larga misura lo stile di vita e il tenore di vita della società.
In molti casi, l'infiammazione della pelle si verifica dopo la rasatura, quando il paziente usa la schiuma da barba. Anche i gioielli (orologi, catene) contenenti nichel possono causare un'infiammazione della pelle.
La seguente tabella elenca le cause di dermatite allergica da contatto per sesso
| Donne | Uomini |
| Tinture per capelli, sopracciglia | Schiuma da barba, colonia (fragranze, parabeni) |
| cosmetici (fragranze, parabeni) | orologi (nichel) |
| collane e altri gioielli (nichel) | preservativi |
| creme e cere depilatorie | emulsioni refrigeranti, adesivi (cromo) |
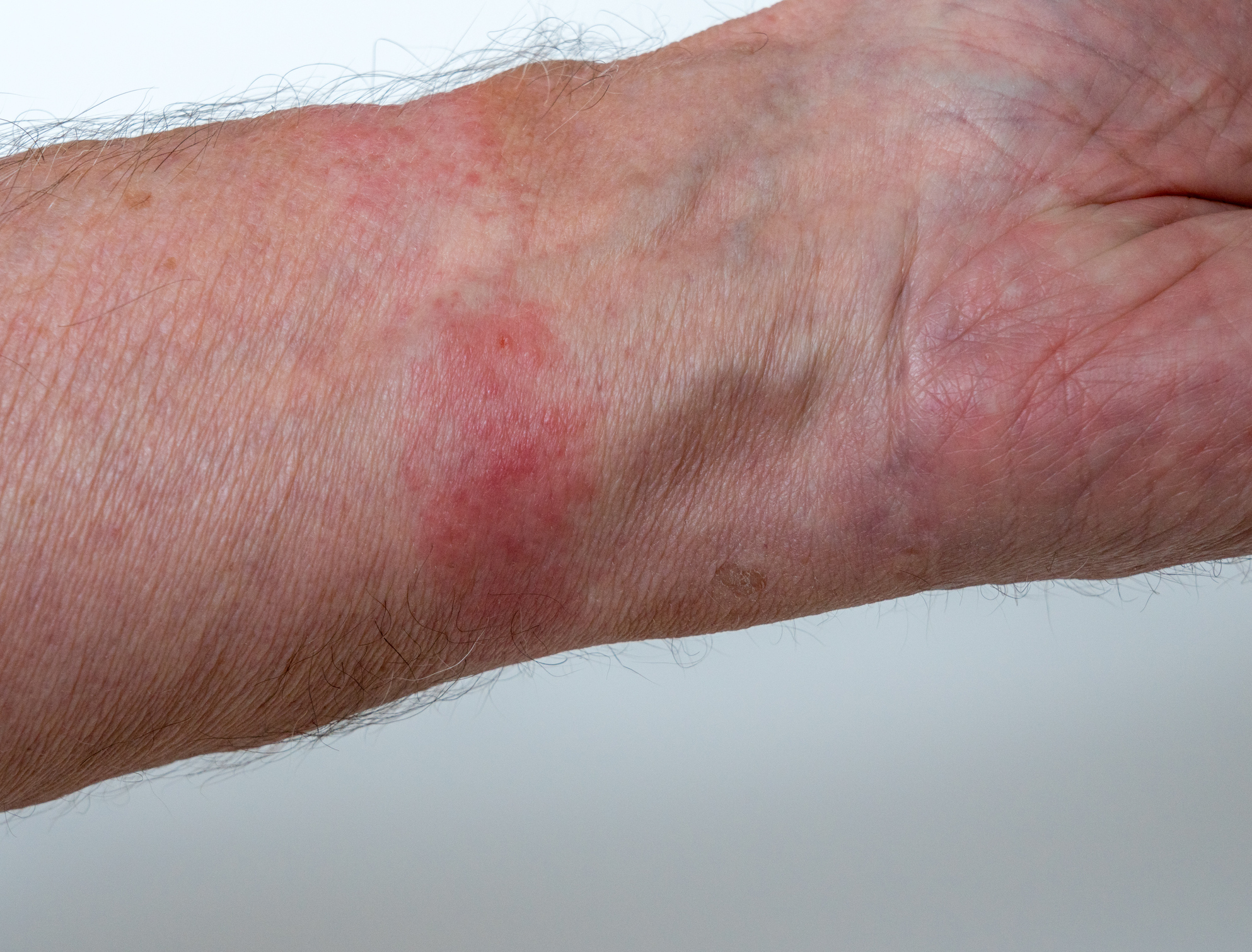
- Dermatite microbica (Dermattitis nummularis, Eczema microbico)
La letteratura non fornisce ancora una visione unitaria delle cause di questa malattia. Si presume che l'esposizione microbica non sia una causa diretta della malattia.
Si tratta cioè di un'allergia da contatto della pelle a prodotti batterici.
- Dermatite disidrotica (Dermatitis dyshidrotica, Eczema dysidroticum)
I fattori di rischio coinvolti nello sviluppo della malattia includono influenze allergiche irritanti, infezioni, influenze psichiche e termiche.
- Dermatite atopica (Dermatitis atopica, Eczema atopicum)
Molti fattori sono coinvolti nello sviluppo della dermatite atopica:
- Ereditarietà - La predisposizione alla dermatite atopica è ereditaria: circa il 60-70% dei pazienti che soffrono di questa malattia ha un'anamnesi familiare positiva per atopia.
- Funzione di barriera della pelle compromessa - Diminuzione dell'immunità alla colonizzazione da parte dello stafilococco aureo, batterio che causa una maggiore suscettibilità allo sviluppo e al mantenimento di malattie infiammatorie.
- Fattori ambientali - Allergeni, temperatura e umidità, sostanze irritanti.
- Fattori psicologici - Effetto dello stress.

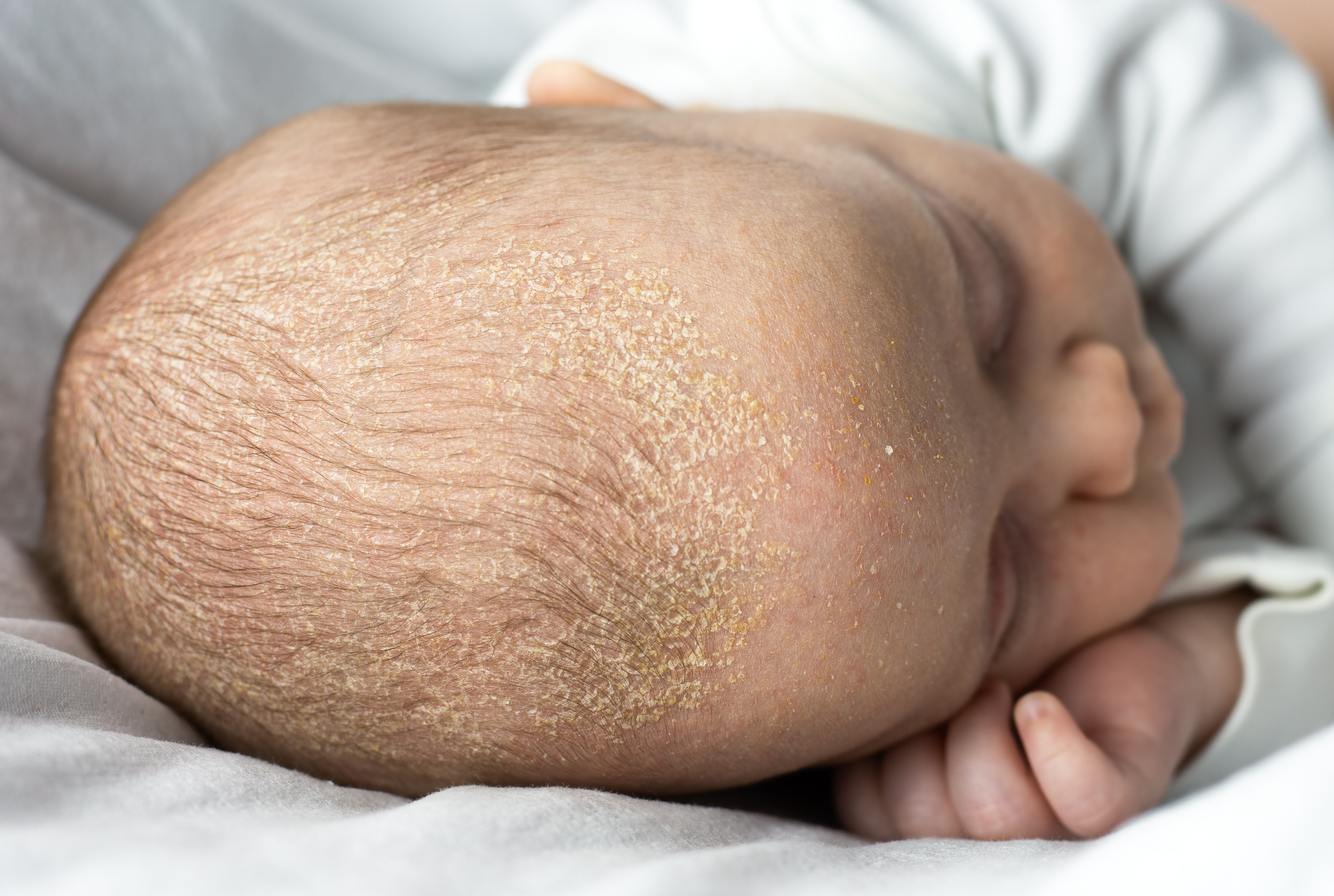
- Dermatite seborroica (Dermatitis seborrhoica)
Ladermatite seborroica è una malattia multifattoriale.
I seguenti fattori sono coinvolti nello sviluppo della dermatite seborroica:
- eccessiva produzione di sebo
- proliferazione di lieviti lipofili del genere Malassezia
- ereditarietà
- altri fattori di rischio: eccessiva sudorazione, obesità, stress, igiene inadeguata, infezione da HIV, farmaci (corticosteroidi, immunosoppressori).
Sintomi
Le fasi acute della malattia sono caratterizzate da molti sintomi:
- gonfiore
- arrossamento
- papule
- vesciche
- croste
Le seguenti caratteristiche sono tipiche delle fasi croniche della dermatite:
- desquamazione della pelle
- ispessimento della pelle
- formazione di crepe
Il quadro clinico della dermatite è influenzato da diversi fattori:
- tipo di dermatite
- stadio
- localizzazione
- età del paziente
- cura della pelle
- trattamento precedente
- fattori esterni e interni
La seguente tabella elenca i sintomi tipici di ciascun tipo di dermatite
| Tipo di dermatite | Sintomi |
| Dermatite da contatto irritante |
|
| Dermatite allergica da contatto |
|
| Dermatite microbica |
|
| Dermatite disidrosica |
|
| Dermatite atopica |
|
| Dermatite seborroica |
|
Leggi anche:
- Come prendersi cura della pelle grassa e problematica? 3 passaggi chiave e consigli sui cosmetici
- Come prendersi cura della pelle delle mani? Tre passi: lavare, disinfettare, idratare
Diagnostica
- Anamnesi - mirata, dettagliata
- Quadro clinico - manifestazioni morfologiche
- Considerazioni diagnostiche differenziali
- Esami ausiliari - test epicutanei, altri esami (istologici, batteriologici, micologici, allergologici).
Oltre alle fasi sopra descritte, il medico dovrebbe essere in grado di rispondere alle seguenti domande:
- In caso contrario, quali altre diagnosi potrebbero essere coinvolte?
- Di che tipo di eczema soffre il paziente?
- Qual è la causa?
- È possibile eliminare la causa o il fattore scatenante?
Corso
La malattia si manifesta con piccole macule arrossate e papule appuntite. Le papule si raggruppano in gruppi. In genere, la maggior parte delle papule si trova al centro delle lesioni e il loro numero diminuisce verso i bordi.
Alla base delle papule c'è un rigonfiamento intracellulare che, insieme all'edema intracellulare dei cheratinociti, porta alla formazione di vescicole, che col tempo si ingrandiscono e si trasformano in bolle.
Il sottile strato esterno delle vescicole si rompe facilmente e si coagula in focolai gonfi o in aree più estese. Il liquido tissutale che si forma dopo la rottura delle vescicole si asciuga nel tempo e forma croste.
Nel decorso cronico della malattia, i pazienti hanno spesso l'impulso di grattarsi le aree colpite.
Questo grattamento porta a un ispessimento della superficie (lichenificazione) che, insieme all'ispessimento dello strato corneo, diventa la base per lo sviluppo dell'eczema ipercheratotico.
La formazione delle eruzioni cutanee è graduale, con manifestazioni coesistenti in diversi stadi di sviluppo. Il forte prurito, sintomo della maggior parte delle dermatiti, porta alla formazione di abrasioni.
Grattarsi le eruzioni cutanee è pericoloso perché può portare a infezioni secondarie.
Le manifestazioni della dermatite acuta sono facilmente riconoscibili: le lesioni hanno bordi sfumati, sono rosse e gonfie e contengono papule, vescicole o noduli.
La dermatite cronica è caratterizzata da lesioni desquamate, ispessite e iperpigmentate, che presentano una superficie ruvida. Spesso si formano delle screpolature.

Quali misure dietetiche e di regime devono seguire i pazienti?
In generale, si consiglia ai pazienti di non mangiare cibi piccanti, acidi, speziati e aromatici e di evitare l'alcol.
Non esiste una dieta universale per l'eczema.
I medici consigliano ai pazienti di seguire una dieta simile a quella per la cistifellea.
Come si fa la dieta per la cistifellea? + Cibi che non irritano la cistifellea
Quali sono le basi e i principi della dieta per la cistifellea? Quali alimenti mangiare/non mangiare?
La dieta per la cistifellea prevede i seguenti alimenti:
- verdure senza cereali
- frutta senza grani e senza buccia
- frutta lavorata - sotto forma di marmellate o succhi di frutta
- carne magra - tacchino, pollo, coniglio, manzo, pesce
- zuppe di verdure o di carne
- latte e prodotti lattiero-caseari (con un contenuto di grassi fino all'1,5 %)
- formaggi a pasta dura (fino al 30 % di grassi)
- oli vegetali - oliva, girasole
- dolci non grassi
- biscotti
- biscotti per bambini
- cereali
- pasta
- riso
- patate
Le raccomandazioni di base includono:
- Cura igienica delicata della pelle: utilizzare saponi e shampoo non irritanti.
- Limitare il contatto con l'acqua al minor tempo possibile.
- Non asciugare la pelle dopo la doccia strofinandola con un asciugamano.
- I pazienti devono evitare i prodotti cosmetici (trucco, smalto per unghie, lacca per capelli, ecc.).
- Indossare indumenti appropriati - di cotone, lisci, ariosi.
- Non fumare.
- Le stanze dell'appartamento devono essere ventilate regolarmente.
- L'appartamento o la casa devono essere puliti ogni giorno con l'aspirapolvere.
Come viene trattato: titolo Dermatite - infiammazione della pelle
Come viene trattata la dermatite? Farmaci, unguenti topici, creme, erbe e altro ancora
Mostra di piùDermatite è trattato da
Altri nomi
Risorse interessanti
Correlati










