- Introduzione all'infermieristica ostetrica e pediatrica: Gloria Leifer
- Ginecologia e ostetricia moderna - Ginecologia ambulatoriale: Pavel Calda
- Memorix - Ginecologia: Thomas Rabe
- Solen.sk - Aspetti psicosociali dell'infertilità: Linda Katona, PhD.
- solen.sk - Tendenze attuali nel trattamento dell'infertilità con metodi di riproduzione assistita.
- clevelclinic.org - Infertilità nelle donne
- womenshealth.gov - Infertilità
- webmd.com - La vostra guida all'infertilità femminile
- mayoclinic.org - Infertilità femminile
Infertilità femminile: cosa significa e quali sono le cause + Diagnostica

Per infertilità femminile si intende l'incapacità di concepire.
Caratteristiche
Circa il 10% delle donne soffre di una qualche forma di infertilità.
L'infertilità colpisce 60-80 milioni di persone in tutto il mondo, la metà delle quali rimane senza figli per tutta la vita.
A livello mondiale, il 35% dei casi è maschile, il 50% femminile, il 5% è dovuto alla compatibilità di coppia e il 10% è di origine sconosciuta.
L'infertilità è un tema che interessa molte coppie che desiderano avere un figlio. Questo argomento porta con sé molte emozioni negative che si ripercuotono sulla psiche e sulla salute dell'individuo. Negli ultimi tempi, l'infertilità è in aumento. L'infertilità è definita come una condizione in cui non si verifica il concepimento anche dopo un anno di rapporti sessuali non protetti.
L'infertilità nelle donne è multifattoriale. I primi problemi di calo della fertilità compaiono di solito dopo i 35 anni. Dopo i 40 anni, la fertilità diminuisce in modo significativo.
L'infertilità può assumere diverse forme.
L'infertilità primaria è caratterizzata da una condizione in cui una coppia ha avuto rapporti non protetti almeno due volte alla settimana e non è riuscita a concepire un bambino dopo un anno.
L'infertilità secondaria è la stessa condizione, ma la coppia ha già concepito un figlio in passato.
La fecondazione avviene correttamente se il sistema riproduttivo funziona correttamente.
Come avviene la fecondazione?
- La fecondazione avviene durante il rapporto sessuale, attraverso la fusione delle cellule sessuali maschili e femminili.
- Un'ovaia sana rilascia un ovulo maturo durante l'ovulazione.
- L'ovulo rilasciato viene aspirato attraverso un'apertura a forma di imbuto nella tuba di Falloppio.
- Gli spermatozoi passano attraverso il rivestimento dell'utero nell'ovaio, dove incontrano l'ovulo e attendono la fecondazione.
- Dopo la fecondazione, l'ovulo continua il suo viaggio attraverso la tuba di Falloppio fino all'utero.
- L'ovulo fecondato si attacca al rivestimento uterino dove si annida e cresce.
Per saperne di più leggi questo articolo:
Come viene fecondato l'ovulo e quanto tempo impiega per annidarsi?La fertilità dipende dalla regolare formazione dell'ovulo maturo, dal suo viaggio dall'ovaio all'utero e dalla prontezza del rivestimento uterino.
L'infertilità è definita come una coppia che non ha generato un bambino attraverso rapporti non protetti entro un anno. Se la donna ha 35 anni o più, l'infertilità può essere diagnosticata dopo 6 mesi.
L'infertilità è un grosso peso psicologico, una delle esperienze più dolorose della vita.

Molte donne vivono l'infertilità con tristezza e depressione e vedono la maternità come un obiettivo nella loro vita. Per gli uomini, l'infertilità è più associata a sentimenti di delusione. È una situazione stressante per entrambi i partner.
Scoprire l'infertilità porta con sé sentimenti di colpa, auto-colpevolizzazione per comportamenti sessuali passati come l'aborto e le malattie veneree. Dopo trattamenti ripetuti e infruttuosi, spesso subentrano negazione, rabbia e depressione. In seguito, le coppie iniziano a considerare alternative come l'inseminazione artificiale, l'adozione o la vita senza un figlio.
Progetti
Le cause più comuni di infertilità includono
- Disturbi dell'ovulazione (25%)
- endometriosi - 15%
- Aderenze pelviche - 12%
- Ostruzione delle tube di Falloppio - 11%
- Altre anomalie delle tube di Falloppio e dell'utero - 11%.
- Iperprolattinemia - 7%
Disturbo dell'ovulazione
Il disturbo dell'ovulazione si verifica quando un ovulo non viene rilasciato dall'ovaio.
Si verifica in seguito a squilibri ormonali, disturbi alimentari, abuso di sostanze, malattie della tiroide, stress o tumori ipofisari.
L'ovulazione normale dipende dalla precisa tempistica e dall'interazione tra ipotalamo, ipofisi e ovaio. Se l'ipotalamo o l'ipofisi non stimolano sufficientemente l'ovaio, il rilascio dell'ovulo non avviene.
In un'ovaia disturbata, la stimolazione ormonale può essere corretta ma l'ovaio non risponde. La normale ovulazione è impedita dalla chemioterapia, dall'alcolismo e dal fumo. A volte il problema è l'inizio precoce della menopausa.
Può anche esserci un problema di numero e qualità degli ovuli.
Le donne nascono con tutti gli ovuli che si sono sviluppati durante lo sviluppo intrauterino. Alcune donne esauriscono gli ovuli, spesso prima della menopausa.
Gli ovuli colpiti hanno un numero sbagliato di cromosomi e non sono in grado di fecondare o di svilupparsi in un feto sano. Questo tipo di coinvolgimento ovarico è solitamente accidentale, ma diventa più comune con l'avanzare dell'età.
Sindrome dell'ovaio policistico - PCOS.
Causa uno squilibrio ormonale, è spesso associata a obesità, peli anomali, acne ed è una delle cause più comuni di infertilità femminile.
L'insufficienza ovarica primaria è solitamente causata dalla perdita prematura di ovuli o da una reazione autoimmune dovuta alla genetica, ma anche dopo il superamento di un cancro con successiva chemioterapia.
Problemi con l'utero
Questo gruppo comprende la comparsa di polipi (escrescenze sul rivestimento dell'utero), fibromi (tumori benigni), aderenze situate all'interno dell'utero, cisti, che sono comuni nell'utero. Queste patologie possono bloccare le tube di Falloppio con la loro crescita o causare disturbi dell'impianto dell'ovulo fecondato.
Un disturbo uterino può essere congenito, ad esempio un setto. In questo caso, vi è un'ostruzione nell'utero, la cui causa è spesso una fessura uterina. Vi possono essere anche altri disturbi della forma dell'utero.
Un disturbo cervicale causato da un difetto ereditario o da un danno alla cervice.
In alcuni casi, il muco cervicale non produce il tipo di muco che permette agli spermatozoi di muoversi attraverso la cervice, impedendo così agli spermatozoi di entrare nell'utero e di raggiungere l'ovulo rilasciato e la sua successiva fecondazione.
Disturbo delle tube di Falloppio
Le infezioni che si verificano nell'area pelvica possono causare cicatrici o addirittura l'incollamento delle tube di Falloppio. In questo caso, la loro pervietà è compromessa. I problemi alle tube di Falloppio si verificano spesso in seguito a malattie infiammatorie pelviche causate da malattie a trasmissione sessuale come la clamidia e la gonorrea.
Le tube di Falloppio possono essere parzialmente o completamente incollate. Quando sono parzialmente incollate, le tube di Falloppio sono percorribili per gli spermatozoi ma non per le dimensioni dell'ovulo. In questo caso, spesso si verifica una fecondazione ectopica.
Disturbi ipotalamici
Disfunzione ipotalamica. L'ipotalamo produce gli ormoni FSH (ormone follicolo-stimolante) e LH (ormone luteinizzante), responsabili della promozione dell'ovulazione. In caso di forte stress, obesità o, al contrario, sottopeso, la produzione di questi ormoni può essere interrotta, interferendo così con l'ovulazione.
Un sintomo comune è l'interruzione del ciclo o addirittura l'assenza di mestruazioni.
Iperprolattinemia
Una quantità eccessiva di prolattina nel corpo della donna può essere causata dalla ghiandola pituitaria. L'eccessiva produzione di prolattina riduce la produzione dell'ormone estrogeno, causando infertilità.
L'infertilità congenita si riferisce a una condizione in cui non c'è la possibilità di rimanere incinta a causa di un disturbo congenito. Ciò si verifica, ad esempio, nella sindrome di Turner, in cui una donna manca di un cromosoma X e quindi l'attività delle ghiandole sessuali è limitata.
Cause che aumentano e provocano l'infertilità
- Salute, stile di vita ed età della donna
- L'età della donna riduce le possibilità di gravidanza e diventa un fattore comune di infertilità. Sono a rischio le donne di età superiore ai 35 anni, che hanno un numero ridotto di ovociti, un maggior numero di ovociti con numero di cromosomi anomali e un maggior rischio di problemi di salute.
- Disturbi ormonali che impediscono l'ovulazione (malattie delle ghiandole endocrine)
- Ciclo mestruale anomalo
- Obesità
- Sottopeso
- Esercizio fisico estremo e conseguente limitata quantità di grasso sottocutaneo
- L'endometriosi può impedire l'annidamento dell'ovulo o bloccare le tube di Falloppio con la sua crescita
- Malattie autoimmuni nella donna, in cui si formano anticorpi contro, per esempio, spermatozoi, ovuli o embrioni
- Malattie sessualmente trasmesse
- Abuso di sostanze
- Fumo
- Donne dopo una gravidanza ectopica
La prevenzione
La prevenzione dell'insorgenza di una malattia, di un qualsiasi problema di salute, dovrebbe essere al primo posto. Ed è lo stile di vita ad avere un posto importante.
Le misure che hanno un certo effetto sono le seguenti:
- Mantenimento di un peso sano. Esercizio fisico e attività fisica ragionevoli. L'esercizio fisico intenso per più di 5 ore alla settimana riduce l'ovulazione.
- Smettere di fumare: il fumo ha un effetto negativo sulla fertilità e sulla salute.
- Non bere alcolici: l'uso eccessivo di alcol riduce la fertilità.
- Stile di vita sano ed evitare lo stress. Anche lo stress ha un effetto molto negativo sulla fertilità.
Sintomi
L'infertilità secondaria è una condizione in cui la coppia ha già generato una prole insieme in passato.
L'infertilità primaria è una condizione in cui la coppia non è mai riuscita a concepire un figlio.
Nelle donne è spesso associata a un disturbo del ciclo mestruale: il sanguinamento mestruale è assente, irregolare o il ciclo è troppo lungo (più di 35 giorni) o breve (meno di 21 giorni). Questi sintomi possono significare che non si sta ovulando.
In alcuni casi, possono non esserci segni o sintomi.
Tuttavia, l'infertilità comporta spesso cambiamenti e disturbi dell'umore, o depressione. L'impatto psicologico complessivo sulla donna e sulla coppia è notevole.
Diagnostica
Dopo i tentativi falliti di inseminazione, il ginecologo chiederà informazioni sul ciclo mestruale, se è normale, regolare, doloroso, gravidanze passate, aborti spontanei, dolore pelvico, sanguinamento e perdite vaginali.
Verranno verificate precedenti infezioni pelviche o malattie sessualmente trasmissibili.
Un'altra domanda molto importante è da quanto tempo i partner stanno cercando di concepire e quanto spesso hanno avuto rapporti sessuali non protetti.
In base alle risposte a queste domande, segue una serie di esami.
Esame dell'ovulazione
Il metodo di misurazione della temperatura basale è considerato troppo lungo e non completamente affidabile.
Il livello dell'ormone progesterone viene rilevato il 21° giorno del ciclo.
La crescita del follicolo viene monitorata e valutata con la follicolometria a ultrasuoni. Può essere rilevata già al 7° giorno del ciclo. La sua crescita deve essere di circa 2 mm al giorno. Con una dimensione di 17-25 mm si verifica l'ovulazione.
L'esame successivo è la microabrasione endometriale, che preleva un campione di rivestimento uterino al momento dell'ovulazione e valuta la disponibilità del rivestimento uterino per l'insediamento dell'ovulo fecondato.
La determinazione dell'ormone luteinizzante LH come indicatore dell'ovulazione viene effettuata con una striscia di urina. L'ovulazione avviene 32-36 ore dopo il raggiungimento del livello massimo di LH.
Vengono eseguiti esami del sangue per l'HIV e l'epatite B e C, nonché uno screening per la sifilide e altre malattie a trasmissione sessuale.
Gli esami ormonali comprendono i livelli ormonali nel sangue
- L'ormone follicolo-stimolante (FSH) indica lo stato di fertilità. Viene prelevato il 3° giorno del ciclo. I valori non devono superare i 10 mLU/ml. Se superano questo valore, c'è un'alta probabilità di insufficienza ovarica nascosta. L'ovulazione è possibile in queste donne, ma la probabilità di fecondazione è bassa. Con un valore più basso, si prevede un numero inferiore di follicoli e un deterioramento della loro qualità.
- L'estradiolo E2 è un ormone prodotto dalle ovaie, che viene raccolto il terzo giorno del ciclo insieme all'FSH per rilevare l'ovulazione, diagnosticare l'infertilità, i disturbi del ciclo mestruale e l'inizio della menopausa.
- L'ormone luteinizzante LH promuove la produzione di progesterone e testosterone, favorisce la formazione del corpo luteo e l'ovulazione. Insieme all'FSH, l'LH è essenziale per lo sviluppo del follicolo. Viene raccolto per rilevare l'ovulazione, diagnosticare l'infertilità, i disturbi del ciclo mestruale. È importante per la diagnosi di ovaie policistiche.
- La prolattina è un ormone della ghiandola pituitaria, che viene raccolto per valutare i disturbi del ciclo mestruale, per rilevare una ridotta funzione ovarica, per diagnosticare l'infertilità e per escludere l'iperprolattinemia.
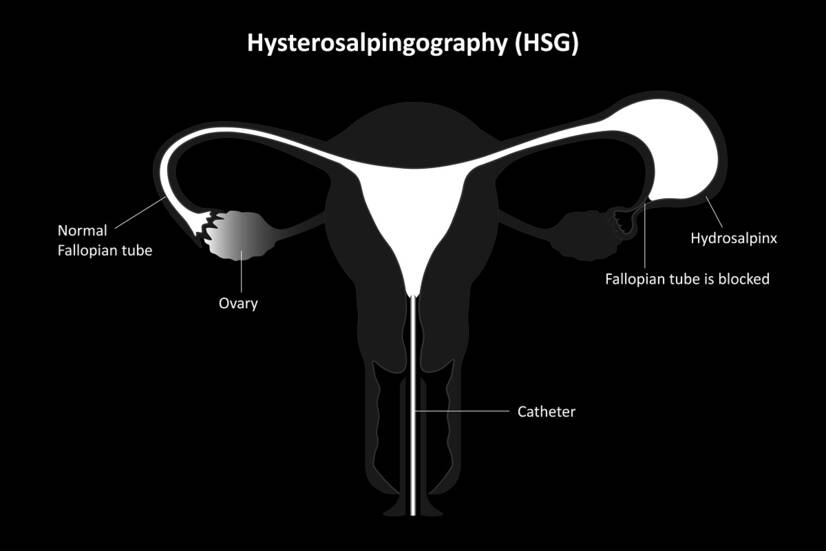
Isterosalpingografia a raggi X (HSG): il vantaggio è che l'utero e le tube di Falloppio vengono esaminati contemporaneamente. Durante l'esame, un mezzo di contrasto viene iniettato nella cervice e fatto passare attraverso l'utero fino alle tube di Falloppio. Viene quindi eseguita una radiografia per determinare la pervietà delle ovaie e la forma dell'utero.
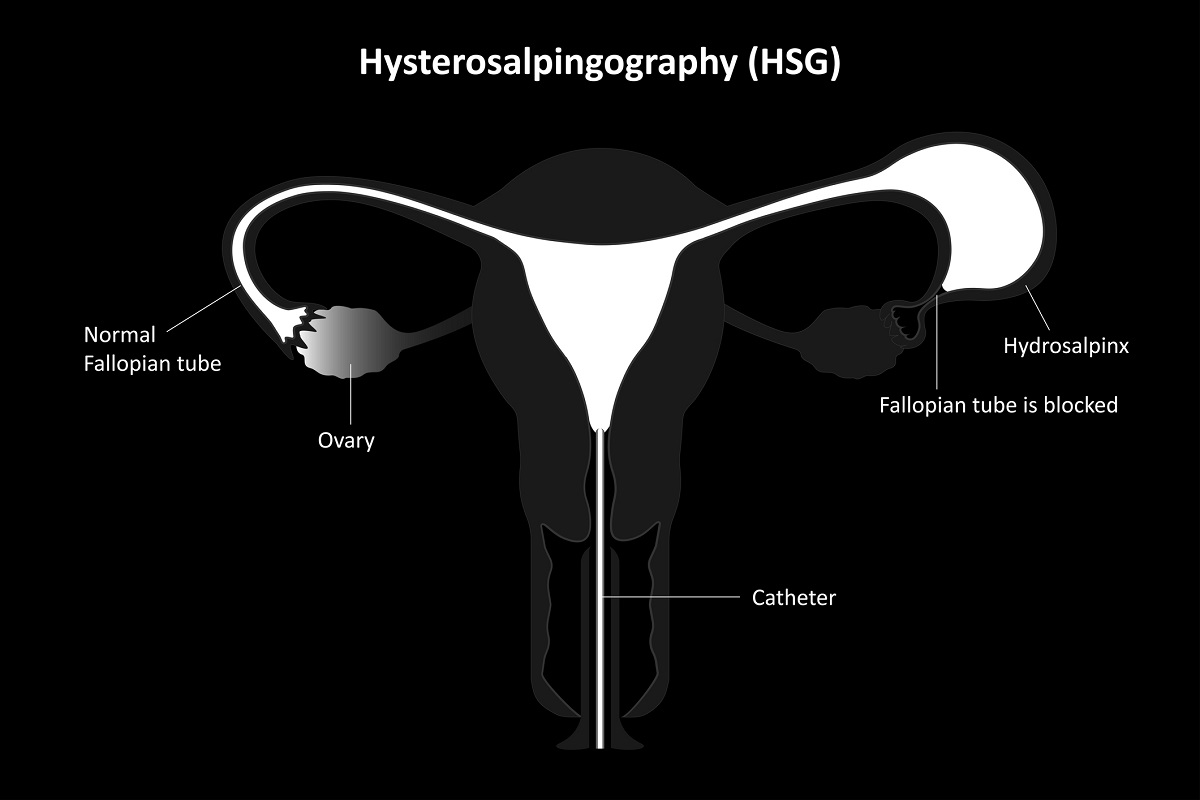
La laparoscopia è indicata se una donna ha avuto una malattia infiammatoria pelvica, dolore pelvico, una storia di gravidanza ectopica o un intervento chirurgico pelvico.
Un laparoscopio con telecamera viene inserito attraverso una piccola incisione vicino all'ombelico e si osservano la parte esterna dell'utero, le ovaie e le tube di Falloppio. Si valuta la presenza di alterazioni, aderenze o la presenza di endometriosi. Si può osservare l'allargamento o il restringimento delle tube di Falloppio. In caso di cisti o di ostruzione dell'ovaio da parte dell'endometriosi, si rimuovono chirurgicamente le aderenze, si sblocca la chiusura e si rimuovono le cisti.
L'isteroscopia viene eseguita attraverso la cervice. Un isteroscopio viene inserito attraverso la vagina e utilizzato per rimuovere polipi e tumori nel rivestimento dell'utero e aprire le tube di Falloppio bloccate.
Quasi tutti gli esami dell'utero e delle ovaie prevedono un'ecografia transvaginale.
Il sonoisterogramma salino (SIS) è un esame speciale che utilizza gli ultrasuoni per valutare le condizioni dell'interno dell'utero. Questo esame viene eseguito quando si sospettano anomalie uterine e poco prima della FIV.
Esame immunologico: questo esame valuta la presenza di anticorpi antispermatozoi ASA nel sangue e nel muco cervicale, anticorpi anti-ovarici e anticorpi antifosfolipidi, che impediscono la fecondazione.
I test genetici sono indicati per individuare l'insufficienza ovarica prematura o anche nascosta, la sterilità idiopatica, nelle FIV ripetute e fallite e negli aborti abituali.
Corso
In alcuni casi si tratta di un problema congenito, in altri casi il problema è scatenato da un'altra malattia o dopo un intervento chirurgico difficile.
In genere, l'infertilità si manifesta solo dopo una fecondazione fallita. In molti casi, la donna non sapeva nemmeno di avere problemi di fertilità fino a quel momento, perché non presentava alcun sintomo.
Come viene trattato: titolo Infertilità femminile
Quali sono le opzioni di trattamento per l'infertilità femminile?
Mostra di piùQuali sono i moderni metodi di trattamento dell'infertilità femminile?
Galleria

Infertilità femminile è trattato da
Altri nomi
Risorse interessanti










