- ncbi.nlm.nih.gov - L'epidemia globale della sindrome metabolica, Mohammad G. Saklayen
- my.clevelclinic.org - La sindrome metabolica
- nhlbi.nih.gov - Sindrome metabolica
- mayoclinic.org - Sindrome metabolica
- solen.cz - La sindrome metabolica, la sua diagnosi e le opzioni di trattamento, MUDr. Petr Sucharda, CSc.
- solen.sk - Sindrome metabolica, rischi cardiovascolari e metabolici, prof. MUDr. Peter Galajda, CSc.
- internimedicina.cz - Sindrome metabolica, previsione e prevenzione, MUDr. Šárka Svobodová, Ph.D., prof. MUDr. Ondřej Topolčan, CSc.
- solen.sk - Sindrome metabolica nei bambini e insidie nella diagnosi, MUDr. Eva Vitáriušová, PhD., doc. MUDr. Ľudmila Košt'álová, CSc., mim. prof., MUDr. Zuzana Pribilincová, CSc., MUDr. Anna Hlavatá, PhD., MUDr. Katarína Babinská, Jr., prof. MUDr. László Kovács, DrSc., MPH
Che cos'è la sindrome metabolica e quali sono le sue complicanze più comuni?

La sindrome metabolica è un gruppo di disturbi dell'organismo che costituiscono un fattore di rischio per le malattie cardiovascolari. Questi disturbi si presentano sempre insieme e rappresentano una minaccia per la salute.
Caratteristiche
Si tratta di cinque disturbi:
pressione arteriosa elevata
glicemia elevata
eccesso di grasso corporeo intorno al girovita
livelli elevati di colesterolo e triacilglicerolo nel sangue
Questi disturbi patologici si manifestano sempre insieme. Se uno solo di questi disturbi vi colpisce, non si tratta di sindrome metabolica. La sindrome metabolica è oggi una grave minaccia per la salute, soprattutto a causa del rapido e drammatico aumento del numero di persone affette da questa sindrome in tutto il mondo.
La sindrome metabolica non è una malattia in sé, ma un insieme di sintomi multipli che si manifestano contemporaneamente nell'organismo, non in modo casuale.
L'aggettivo "metabolica" si riferisce all'associazione con i processi biochimici che avvengono naturalmente nel corpo umano.
Si parla di sindrome metabolica quando nell'organismo coesiste una delle seguenti cinque condizioni non fisiologiche:
- Alti livelli di zuccheri (in particolare di glucosio) nel sangue
- bassi livelli di colesterolo HDL nel sangue
- Alti livelli di triacilgliceroli (grassi) nel sangue
- Accumulo di grasso corporeo nella zona del girovita, che provoca la tipica forma del corpo "a mela" o "a pera".
- Pressione sanguigna elevata
L'insorgenza di questi disturbi è il risultato di altri fattori, il più delle volte legati allo stile di vita, ma anche alla genetica o a un disturbo chiamato insulino-resistenza.
Questi disturbi rappresentano un rischio significativo per lo sviluppo di malattie cardiache, aterosclerosi, diabete di tipo 2, ictus e altri gravi problemi di salute.
Se si riscontrano tre o più di questi disturbi contemporaneamente, è molto probabile che si tratti di sindrome metabolica.
Anche in questo caso vale la semplice matematica.
Maggiore è il numero di questi disturbi, più alto è il rischio.
Complicazioni della sindrome metabolica
Una sindrome metabolica sviluppata nell'organismo e non adeguatamente compensata rappresenta un pericolo, soprattutto in termini di possibile progressione verso condizioni più gravi e pericolose per la vita.
Le conseguenze più comuni menzionate in relazione alla sindrome metabolica sono le malattie cardiache e il diabete di tipo 2.
Leggi anche:
Quali complicazioni per la salute provoca il diabete?
Iperglicemia: come si manifesta l'eccesso di zucchero nel sangue e qual è il trattamento?
Le malattie cardiache derivanti dalla sindrome metabolica possono portare all'infarto.
Di conseguenza, le particelle di grasso si depositano nelle pareti dei vasi sanguigni e si formano placche aterosclerotiche.
I vasi sanguigni si restringono o addirittura si bloccano e l'apporto di sangue e ossigeno al cuore si riduce in modo significativo, manifestandosi nella maggior parte dei casi con un dolore al petto.
Il diabete di tipo 2 insorge quando le cellule dell'organismo non sono in grado di assorbire lo zucchero (glucosio) dal sangue e sono resistenti all'insulina, oppure quando l'organismo non produce abbastanza insulina.
Il glucosio non consumato si accumula nel sangue e provoca una graduale disgregazione dell'organismo.
Un'altra conseguenza di questa sindrome è il danno renale, in particolare la ridotta capacità dei reni di espellere i sali dall'organismo.
Possiamo anche citare l'aumento del rischio di coaguli di sangue o l'eccessivo deposito di grasso nel fegato, il cosiddetto fegato grasso, che è associato alla comparsa di infiammazioni epatiche.
Uno sguardo alla storia di...
La compresenza di diabete, obesità e ipertensione arteriosa era già nota in tempi remoti e già allora si notava il legame tra le due patologie.
Per esempio, la comparsa del diabete come conseguenza di un'obesità di fondo era già stata descritta nell'antichità.
Le basi dell'attuale definizione di sindrome metabolica sono state gettate nel 1988 dall'internista ed endocrinologo americano Gerald M. Reaven, che si è occupato principalmente della resistenza all'insulina e ha dimostrato che la relazione tra insulina, glucosio, triacilgliceroli, colesterolo HDL e pressione sanguigna elevata non è casuale.
All'epoca la sindrome era chiamata sindrome X.
Fino al 1999, la sindrome metabolica non aveva una definizione uniforme e universalmente accettata, anche se era stata oggetto di ricerca molto prima.
In quell'anno l'Organizzazione Mondiale della Sanità (OMS) ne ha finalmente trovata una.
La definizione di sindrome metabolica data dall'OMS è la seguente:
È una condizione patologica caratterizzata da obesità addominale, insulino-resistenza, pressione arteriosa elevata ed elevato contenuto di grassi nel sangue.
Oltre alla definizione, l'OMS ha standardizzato la denominazione della sindrome: dal 1998 raccomanda l'uso del nome "sindrome metabolica", che attualmente è il nome più diffuso.
Quali altri nomi per la sindrome metabolica sono stati comunemente utilizzati nella pratica?
Si tratta di nomi come:
- Sindrome pluro-metabolica
- Sindrome dismetabolica cardiaca
- Il quartetto della morte
- Sindrome dell'obesità
- Sindrome da insulino-resistenza
- Sindrome 5H
- Sindrome X
Progetti
Molti dati della letteratura indicano che lo sviluppo della sindrome metabolica nell'organismo è principalmente legato al sovrappeso, all'obesità e a uno stile di vita inattivo.
Gli stili di vita scorretti o inadeguati stanno diventando un problema globale, sia che si parli di dieta che di attività fisica quotidiana.
L'aumento dell'assunzione di alimenti particolarmente calorici e poveri di proteine, la riduzione dell'attività fisica, lo stile di vita sedentario o le attività ricreative passive hanno un impatto significativo sulla salute generale della popolazione.
Il numero di persone in sovrappeso e addirittura obese è in aumento.
Sovrappeso/obesità come fattore di rischio per la sindrome metabolica
Il modo e soprattutto il luogo in cui si verifica l'accumulo eccessivo di grasso è importante per lo sviluppo della sindrome metabolica.
In questo caso, l'area a rischio per il deposito di grasso è la metà superiore del corpo, cioè la vita. Il grasso accumulato in questa parte del corpo causa la tipica forma a mela o a pera.
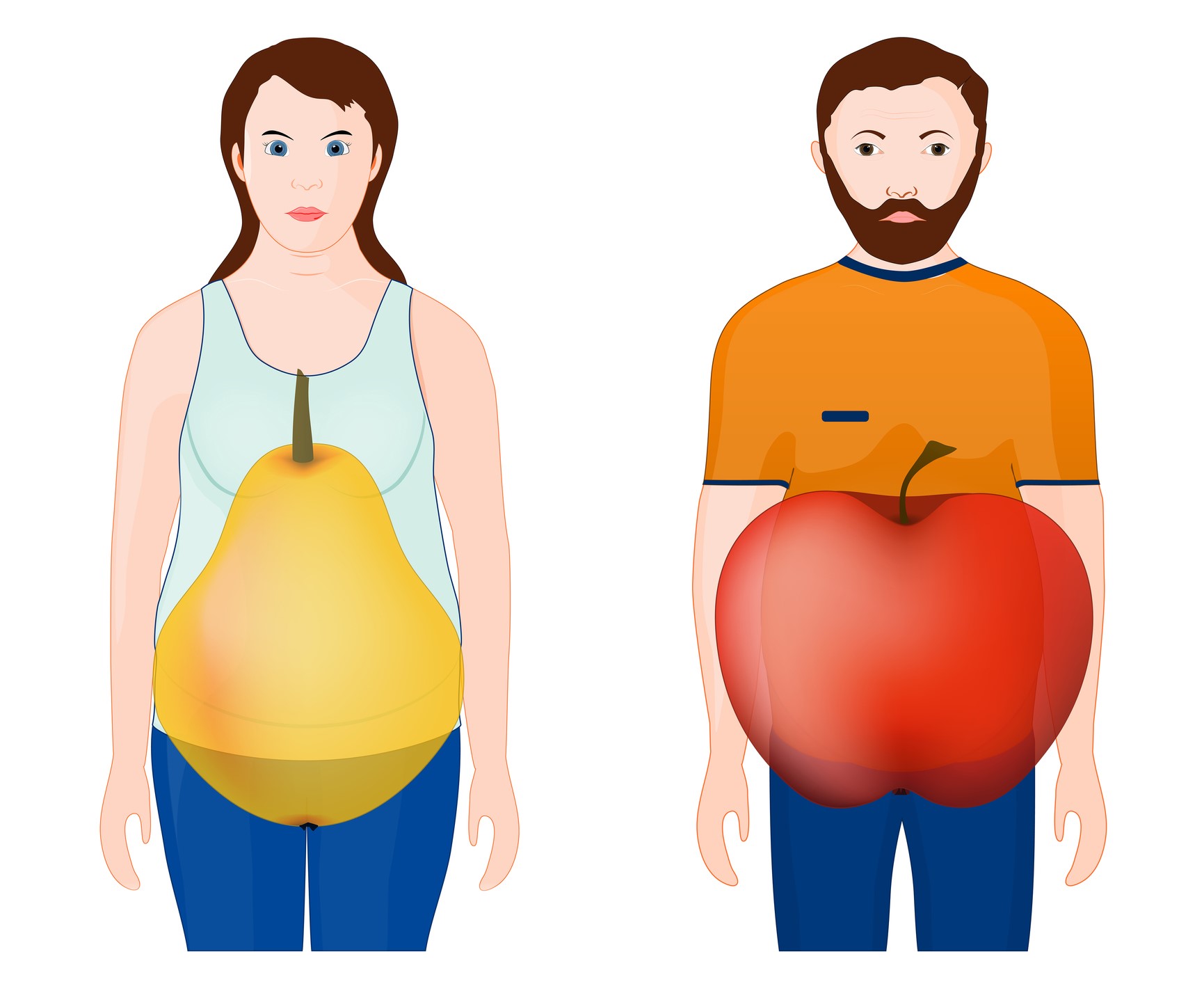
L'eccessivo deposito di grasso nel corpo (adiposità nel linguaggio tecnico) contribuisce alla sindrome metabolica in due modi.
Il primo è che il tessuto adiposo è considerato un organo attivo, oltre che un deposito di energia, e produce ormoni del grasso (leptina) e sostanze chimiche che inducono una risposta infiammatoria (citochine infiammatorie).
Si ritiene che la leptina induca un senso di sazietà nell'organismo e riduca le riserve di grasso promuovendo il dispendio energetico.
Nell'obesità c'è più tessuto adiposo, quindi viene prodotta una quantità relativamente elevata di leptina. L'organismo reagisce a questa quantità di ormone in modo diverso da quanto ci si aspetterebbe: diventa resistente, cioè refrattario alla sua azione, e scinde in misura minore il grasso accumulato.
Parallelamente all'effetto pro-infiammatorio delle citochine, contribuisce così al deposito di grassi nelle pareti dei vasi sanguigni, che porta all'aterosclerosi e anche a un aumento della pressione arteriosa.
Il secondo modo in cui l'adiposità contribuisce allo sviluppo della sindrome metabolica è l'induzione dell'insulino-resistenza. Per comprendere questo meccanismo, è necessario spiegare il concetto di insulino-resistenza.
L'insulino-resistenza come fattore di rischio per la sindrome metabolica
L'insulino-resistenza si riferisce a una ridotta sensibilità dei tessuti e delle cellule all'insulina. L'insulina è un ormone prodotto nel pancreas, che ha il compito di aiutare il glucosio assunto con la dieta a spostarsi nelle cellule, dove viene utilizzato per la produzione di energia.
In questo caso, le cellule muscolari scheletriche sono resistenti all'azione dell'insulina e non accolgono il glucosio al loro interno, che si accumula nel sangue.
L'organismo compensa questo disturbo con una sovrapproduzione di insulina per ridurre gli elevati livelli di glucosio, ma l'eccessiva produzione di insulina provoca una serie di altri effetti collaterali, come l'aumento della pressione arteriosa o l'alterazione dei livelli di grassi nel sangue.
Questo meccanismo contribuisce a far sviluppare alle cellule la sindrome metabolica ed è una delle sue cause più comuni.
Anche l'aumento dell'adiposità (accumulo eccessivo di grassi) può contribuire all'insulino-resistenza.
Questo meccanismo è spiegato come segue.
L'adiposità causa un aumento degli acidi grassi liberi.
Questi acidi contrastano il processo di utilizzo del glucosio nelle cellule scheletriche interferendo con l'azione dell'insulina.
Di conseguenza, si sviluppa una resistenza cellulare all'insulina.
L'adiposità, insieme all'insulino-resistenza e ai livelli eccessivi di insulina nell'organismo, sono oggi considerate le cause principali della sindrome metabolica.
Altre possibili cause della sindrome metabolica
Oltre a quanto sopra, anche i disturbi dei livelli di lipidi nel sangue (in particolare l'aumento dei triacilgliceroli e la riduzione del colesterolo HDL) possono essere una causa della sindrome metabolica. In questo caso, il meccanismo d'azione è quello di aumentare la degradazione del grasso corporeo.
Altre cause sono l'ipertensione arteriosa (meccanismo inspiegabile), i fattori genetici, la razza, il sesso e, infine, l'età.
Con l'aumentare dell'età aumenta anche il rischio di sindrome metabolica.
Una delle ipotesi per lo sviluppo della sindrome metabolica è la cosiddetta "ipotesi del genotipo parsimonioso". I geni parsimoniosi sono stati utilizzati soprattutto in periodi di carenza energetica (ad esempio guerre, carestie). I geni sono stati progettati per immagazzinare l'energia proveniente dall'alimentazione in modo altamente efficiente. Tuttavia, nella popolazione attuale, il ruolo di questi geni è piuttosto svantaggioso. L'apporto energetico giornaliero di un individuo è molto più elevato e quindi aumenta l'immagazzinamento di energia sotto forma di riserve di grasso.
Altre cause che potrebbero contribuire alla sindrome metabolica sono attualmente oggetto di studio, come il fegato grasso, la sindrome dell'ovaio policistico, i calcoli biliari o i problemi di respirazione durante il sonno (apnea notturna).
Persone a rischio
Da queste informazioni, possiamo riassumere brevemente i gruppi di persone che sono a maggior rischio di sviluppare la sindrome metabolica.
- Persone in sovrappeso o obese, con un accumulo eccessivo di grasso, soprattutto intorno al girovita.
- persone con uno stile di vita inattivo (poca attività fisica, vita sedentaria)
- Persone che hanno sviluppato una resistenza all'insulina
- Persone con diabete o una storia familiare di diabete
- Alcune razze o gruppi etnici: ad esempio, gli ispanici presentano il rischio più elevato, seguiti dai bianchi e dai neri.
- Sesso specifico: le donne hanno un rischio maggiore di sviluppare la sindrome rispetto agli uomini.
- Persone che assumono determinati farmaci, come quelli che influenzano il peso, la pressione sanguigna, il colesterolo, i livelli di grassi nel sangue, ecc.
Prevenzione
Oltre al trattamento stesso, è stata dimostrata nella pratica un'adeguata prevenzione.
La misura preventiva più elementare che si può adottare per evitare l'insorgenza o il peggioramento dei sintomi e delle manifestazioni è la modifica dello stile di vita adottato.
Sulla base di numerosi studi clinici, si può affermare che qualsiasi intervento sulle singole componenti della sindrome metabolica ha un impatto positivo sulla morbilità e sulla mortalità complessive.
Leggi anche: Come prevenire le malattie cardiovascolari?
È importante anche sottoporsi a regolari controlli medici, durante i quali vengono monitorati i livelli di colesterolo, grassi e zuccheri nel sangue, nonché la pressione arteriosa.
Una panoramica delle azioni di base per ridurre il rischio di sviluppare o peggiorare la sindrome metabolica (tabella)
| Misure preventive per evitare lo sviluppo della sindrome metabolica |
|
|
|
|
|
|
Le stesse procedure di modifica dello stile di vita vengono successivamente applicate nel trattamento non farmacologico della sindrome metabolica.
Oltre agli sforzi individuali, le misure preventive possono includere misure più complete, come piani territoriali per promuovere stili di vita attivi, sussidi per alimenti sani, promozione di abitudini alimentari sane e educazione della popolazione a un'alimentazione sana, limitazione della pubblicità di alimenti non salutari, ecc.
Una maggiore prevalenza della sindrome metabolica è associata alle popolazioni che vivono nelle città e nei Paesi sviluppati. Questa prevalenza è dovuta principalmente a un maggiore consumo di alimenti ad alto contenuto calorico, insieme alla mancanza di attività fisica e a uno stile di vita sedentario.

Sintomi
La loro esistenza è dimostrata da una serie di test clinici (esami del sangue).
Il segno più tipico e visibile della possibile presenza della sindrome è un'ampia circonferenza vita causata dall'accumulo di grasso sottocutaneo.
Se un individuo è in sovrappeso o obeso, i sintomi associati più comuni sono:
- problemi di respirazione
- aumento della sudorazione
- russamento notturno
- difficoltà a muoversi e a svolgere attività fisiche
- stanchezza
- dolore alle articolazioni e alla colonna vertebrale
Le forme più gravi di aumento della pressione arteriosa possono manifestare
- cefalea
- vertigini
- difficoltà di respirazione
- epistassi
In caso di livelli eccessivamente elevati di glucosio nel sangue
- sete marcata
- aumento della produzione di urina (soprattutto di notte)
- stanchezza
- visione offuscata
Tuttavia, questi sintomi sono caratteristici di un aumento a lungo termine della glicemia, mentre non si verificano con un aumento a breve termine. In caso di livelli elevati di glucosio a lungo termine, si parla già di diabete avanzato, considerato una conseguenza negativa della sindrome metabolica.
Sintesi dei sintomi citati:
- Circonferenza vita ampia
- Sovrappeso
- Obesità
- Problemi di respirazione
- Aumento della sudorazione
- Russare di notte
- Difficoltà a muoversi e a svolgere attività fisiche
- Stanchezza
- Dolori articolari e spinali
- Pressione sanguigna elevata
- Mal di testa
- vertigini
- Respiro corto
- Sangue dal naso
- Aumento dei livelli di glucosio nel sangue
- Sete significativa
- Aumento della produzione di urina (soprattutto di notte)
- Visione offuscata
- Aumento dei livelli di colesterolo nel sangue
- Dolore al petto
- Formazione di coaguli di sangue
- Fegato grasso associato a infiammazione
Diagnostica
Viene valutata la presenza di cinque condizioni patologiche: pressione sanguigna elevata, glicemia alta, eccesso di grasso corporeo nella zona del girovita, livelli elevati di colesterolo e triacilglicerolo nel sangue.
Affinché a un paziente venga diagnosticata la sindrome metabolica, devono essere presenti almeno tre di questi disturbi, o più.
Attualmente esistono diversi approcci alla diagnosi della sindrome, raccomandati dalle organizzazioni sanitarie, che differiscono in particolare per quanto riguarda la causa primaria della sindrome metabolica.
Inoltre, differiscono nei valori di cut-off di alcuni parametri biochimici che vengono determinati nella diagnosi e che indicano uno stato di malattia.
Panoramica dei criteri diagnostici per la sindrome metabolica raccomandati dalle organizzazioni sanitarie (tabella)
| Raccomandazioni dell'OMS (1999) | |
| Presenza di insulino-resistenza o di un livello di glucosio a digiuno >6,1 mmol/l (110 mg/dl) in concomitanza con due o più delle seguenti condizioni: | |
| Colesterolo HDL | Uomini: <0,9 mmol/l (35 mg/dl) Donne: <1,0 mmol/l (40 mg/dl) |
| Triacilgliceroli | >1,7 mmol/l (150 mg/dl) |
| Rapporto circonferenza vita/fianchi | Uomini: >0,9 Donne: >0,85 |
| Indice di massa corporea (BMI) | >30 kg/m2 |
| Pressione arteriosa | >140/90 mmHg |
| Programma nazionale per l'educazione al colesterolo (National Cholesterol Education Program, Adult Treatment Panel III, 2005) | |
| Presenza di tre o più delle seguenti condizioni: | |
| Glucosio a digiuno | >5,6 mmol/l (100 mg/dl) o trattamento in corso con farmaci per la riduzione della glicemia |
| Colesterolo HDL | Uomini: <1,0 mmol/l (40 mg/dl) Donne: <1,3 mmol/l (50 mg/dl) o trattamento in corso con farmaci ipocolesterolemizzanti |
| Triacilgliceroli | > 1,7 mmol/l (150 mg/dl) o trattamento in corso con farmaci per abbassare i grassi nel sangue |
| Circonferenza vita | Uomini: >102 cm Donne: >88 cm |
| Pressione arteriosa | >130/85 mmHg o trattamento in corso con farmaci per la riduzione della pressione arteriosa |
| Raccomandazioni della Federazione Internazionale del Diabete (2006) | |
| Circonferenza vita >94 cm negli uomini o >80 cm nelle donne in concomitanza con due o più delle seguenti condizioni: | |
| Glucosio a digiuno | >5,6 mmol/l (100 mg/dl) O diabete diagnosticato |
| Colesterolo HDL | Uomini: <1,0 mmol/l (40 mg/dl) Donne: <1,3 mmol/l (50 mg/dl) O trattamento in corso con farmaci ipocolesterolemizzanti |
| Triacilgliceroli | >1,7 mmol/l (150 mg/dl) o trattamento in corso con farmaci per abbassare i grassi nel sangue |
| Pressione arteriosa | >130/85 mmHg o trattamento in corso con farmaci per abbassare la pressione sanguigna |

Corso
I disturbi patologici caratteristici della sindrome metabolica insorgono gradualmente e devono essere continui e presenti per un lungo periodo di tempo per manifestarsi visibilmente nell'organismo.
I disturbi possono svilupparsi in modo indipendente l'uno dall'altro, ma nella maggior parte dei casi si accumulano l'uno con l'altro. Un disturbo si aggiunge a un altro disturbo preesistente, come in una reazione a catena.
Si parla di sindrome metabolica solo quando un individuo presenta almeno tre o più di questi disturbi in parallelo.
Nella sindrome metabolica non si osservano sintomi tipici, visibili all'esterno, che indichino un possibile problema.
Di solito i sintomi si notano solo quando si verifica un peggioramento significativo di uno dei componenti della sindrome, come una pressione sanguigna troppo alta o livelli di glucosio troppo elevati.
L'insorgenza e la successiva progressione della sindrome metabolica sono strettamente correlate allo stile di vita di un individuo: uno stile di vita scorretto, combinato con un'alimentazione squilibrata e la mancanza di esercizio fisico, sta causando una crescente incidenza di problemi di peso.
Un segno rivelatore che può indicare il rischio di sindrome metabolica è l'eccesso di grasso concentrato soprattutto intorno alla vita del paziente.
Sebbene la maggior parte dei componenti della sindrome metabolica non sia evidente a prima vista, il loro riconoscimento precoce è un fattore critico per mantenere un corpo sano e funzionante.
Pertanto, non è una buona idea dimenticare di sottoporsi a regolari controlli preventivi con il medico, che possono aiutare a individuare un problema invisibile a prima vista.
Sindrome metabolica nei bambini
L'incidenza della sindrome metabolica non è eccezionale nella popolazione pediatrica. Con il continuo aumento del numero di bambini in sovrappeso (o addirittura obesi), si osserva una maggiore incidenza di alterazioni metaboliche.
La causa principale dell'obesità nei bambini è la stessa degli adulti: una disparità tra l'apporto e il dispendio energetico.
L'obesità infantile, o l'eccesso di tessuto adiposo rispetto ad altri organi, provoca fluttuazioni nel metabolismo dei grassi e degli zuccheri.
Queste fluttuazioni, insieme all'obesità e all'aumento della pressione sanguigna associato, portano allo sviluppo della sindrome metabolica nei bambini.
I metodi di diagnosi della sindrome nella popolazione pediatrica sono simili a quelli degli adulti, con differenze nei valori soglia di alcuni parametri biochimici.
Attualmente si raccomanda di diagnosticare la sindrome secondo i criteri dell'International Diabetes Federation, che considera l'obesità come la causa primaria dell'insorgenza e dello sviluppo della sindrome metabolica nei bambini.
La diagnosi viene effettuata solo nei bambini di età compresa tra i 10 e i 16 anni. La diagnosi non è raccomandata nei bambini più piccoli. I pazienti di età superiore ai 16 anni sono già soggetti agli stessi criteri degli adulti.
Panoramica dei criteri diagnostici per la sindrome metabolica nei bambini (tabella)
| Raccomandazioni della Federazione Internazionale del Diabete | |
| Obesità centrale - circonferenza vita ≥90 cm concomitante con due o più delle seguenti condizioni: | |
| Glicemia a digiuno | ≥5,6 mmol/l o trattamento in corso con farmaci per la riduzione della glicemia |
| Colesterolo HDL | ≤1,03 mmol/l |
| Triacilgliceroli | ≥1,7 mmol/l |
| Pressione arteriosa | ≥130/85 mmHg |
Quanta energia consumiamo con la dieta:
Tabelle delle calorie: quali sono i valori nutrizionali/nutrienti degli alimenti?
Come viene trattato: titolo Sindrome metabolica
Trattamento: per la sindrome metabolica, un cambiamento dello stile di vita e solo successivamente una cura
Mostra di piùDibattito tra esperti sulle cause e le conseguenze della malattia - video
Sindrome metabolica è trattato da
Sindrome metabolica è esaminato da
Altri nomi
Risorse interessanti
Correlati










