- upjs.sk - Power point Sclerosi Multipla
- jfmed.uniba.sk - Pubblicazioni della Facoltà di Medicina Jessenius, Sclerosi Multipla
- solen.sk - I primi sintomi della sclerosi multipla e l'importanza di un trattamento precoce, Dott. MUDr. Vladimír Donáth, PhD. della II. clinica neurologica della SZU e FNsP F. D. Roosevelt, Banská Bystrica.
- solen.sk - MULTIPLEX E CLEROSI AUTOIMMUNE MULTIPLEX E CLEROSI AUTOIMMUNE MULTIPLEX E CLEROSI AUTOIMMUNE MULTIPLEX E CLEROSI AUTOIMMUNE MULTIPLEX E CLEROSI AUTOIMMUNE MULTIPLEX E CLEROSI AUTOIMMUNE, doc. MUDr. MUDr. Eleonóra Klímová, CSc., Dipartimento di Neurologia, Facoltà di Medicina, Università di Košice
- solen.cz - Nuovo trattamento prospettico della sclerosi multipla, dott. MUDr. Vladimír Donáth, CSc. e MUDr. Silvia Laurincová, II. clinica neurologica SZU, FNsP F. D. Roosevelt, Banská Bystrica
- urologiepropraxi.cz - Sclerosi multipla e fertilità maschile, doc. MUDr. jozef Marenčák, PhD., Bratislava
- solen.sk - La sclerosi multipla e la necessità di una cooperazione interdisciplinare, František Jurčaga, MD, MPH, Centro per il trattamento della SM, Ospedale San Michele, Bratislava
- slovakradiology.sk - Trattamento interdisciplinare dei pazienti con sclerosi multipla
Che cos'è la sclerosi multipla? Quali sono i sintomi della sclerosi multipla?

La sclerosi multipla o sclerosi multipla è una malattia cronica del sistema nervoso centrale. È la più comune malattia infiammatoria-degenerativa del sistema nervoso e colpisce circa 2,5 milioni di persone nel mondo.
Sintomi più comuni
- Malessere
- Disturbi del linguaggio
- Dolore all'occhio
- Sogno frequente di urinare
- Depressione - umore depresso
- Visione doppia
- Rigidità muscolare
- Difesa
- Formicolio
- Disfunzione erettile
- Disturbi della concentrazione
- Disturbi della memoria
- Disturbi della deglutizione
- Disturbi dell'umore
- Ansia
- Debolezza muscolare
- Crampi muscolari
- Prurito alla pelle
- Testa che gira
- Tremore
- Stanchezza
- Perdita del campo visivo
- Costipazione
- Visione offuscata
- Deterioramento della vista
- Diminuzione della libido
Caratteristiche
È la più comune malattia infiammatoria-degenerativa del sistema nervoso e nei Paesi sviluppati è una delle cause più comuni di disabilità precoce nella popolazione prevalentemente giovane.
Colpisce circa 2,5 milioni di persone in tutto il mondo. Sclerosi multipla = SM (abbreviazione utilizzata)
Le donne sono colpite fino a 3 volte più spesso degli uomini. Il picco di incidenza è tra i 25 e i 35 anni, ma può essere diagnosticata anche nell'infanzia.
La sclerosi multipla ha una distribuzione geografica specifica: è più comune nella popolazione nordica, la cosiddetta razza caucasica, mentre è molto rara nelle regioni meridionali intorno all'equatore e nella popolazione nera.
Le recenti migrazioni di popolazione nel mondo hanno fornito informazioni interessanti sul rischio di sviluppare la sclerosi multipla quando ci si trasferisce da un Paese all'altro. Se il trasferimento è avvenuto prima dei 15 anni, il rischio corrisponde alle statistiche del Paese in cui la persona è cresciuta. Se il trasferimento è avvenuto dopo i 15 anni, il rischio corrisponde alle statistiche del Paese in cui la persona è emigrata.
Progetti
I fattori ambientali includono
- latitudine
- infezioni non trattate e ricorrenti (più comunemente il virus di Ebstein-Barr, che provoca la mononucleosi infettiva)
- stress
- carenza di vitamina D
- fumo
- cambiamenti nei livelli di ormoni sessuali, soprattutto nel periodo postnatale, che potrebbero spiegare la maggiore incidenza nelle donne.
La sclerosi multipla non è una malattia congenita. Non è stato dimostrato che un gene trasmetta la malattia. Tuttavia, la genetica gioca un ruolo.
Lo dimostra l'aumento dell'incidenza nelle famiglie con sclerosi multipla.
Nei parenti di primo grado, il rischio di una diagnosi di sclerosi multipla è da 10 a 50 volte superiore rispetto alle famiglie senza la malattia.
Se a uno dei due gemelli identici viene diagnosticata la sclerosi multipla, il rischio di malattia nell'altro gemello è fino al 30%.
Per approfondire la natura di questa malattia, è necessario spiegare alcuni termini poco noti.
Linfociti
Ne esistono due tipi.
Tipi di linfociti:
- Linfociti T
- Linfociti B
I linfociti T sono globuli bianchi presenti nel timo, nel sangue e nei linfonodi.
In base a determinate caratteristiche di riconoscimento, sono in grado di identificare un parassita e di attaccarlo, oltre a chiedere aiuto ad altre cellule infiammatorie. È così che si verifica l'infiammazione.
I linfociti B si formano nel midollo osseo e, quando incontrano un agente patogeno, diventano plasmacellule che formano anticorpi, in grado di distruggere efficacemente l'agente patogeno.
Entrambi i tipi di linfociti svolgono un ruolo nella sclerosi multipla.
Malattie autoimmuni
Nelle malattie autoimmuni, i linfociti riconoscono i propri tessuti come estranei e li attaccano.
Durante lo sviluppo dell'individuo, la maggior parte dei linfociti che riconoscono il proprio tessuto come estraneo viene distrutta in tempo e non raggiunge i linfonodi e il sangue.
I linfociti che non sono stati rigorosamente selezionati vengono addormentati e non possono moltiplicarsi, ma in determinate circostanze vengono attivati.
Possono essere attivati dai vari fattori ambientali di cui abbiamo parlato sopra.
La mielina
La lipoproteina è il rivestimento grasso di un nervo.
Questa guaina ricopre le fibre nervose del sistema nervoso centrale e periferico.
È una guaina molto utile: oltre a proteggere, permette la rapida conduzione delle informazioni nel nervo. Quando questa guaina viene meno, la funzione del nervo viene meno.
I nervi periferici, come quelli delle mani e dei piedi, sono ricoperti dalle cosiddette cellule di Schwann, mentre nel midollo spinale e nel cervello gli oligodendrociti formano le cellule mieliniche.
I linfociti si recano al cervello e al midollo spinale
Il sistema nervoso centrale è separato dal resto del corpo dalla barriera emato-encefalica, che può essere considerata come un setaccio a maglie molto piccole che non lascia passare quasi nessuna molecola.
Essendo uno degli organi più importanti e sensibili, questa protezione garantisce che sostanze estranee, elementi tossici e alcuni farmaci non entrino nel cervello, oltre a prevenire inutili reazioni infiammatorie.
I linfociti attivati producono sostanze infiammatorie chiamate citochine, in particolare IL-2, INF-γ, TNF-α.
Queste citochine provocano un cambiamento dell'endotelio dei vasi sanguigni, che diventa più "appiccicoso". I linfociti possono penetrare più facilmente nei vasi sanguigni e iniziano a produrre enzimi proteolitici che incidono la barriera emato-encefalica, rompendo la sua funzione protettiva e penetrando nel tessuto del cervello e del midollo spinale.
Qui scatenano una reazione infiammatoria.
Successivamente, i linfociti T e B non specifici penetrano nella barriera emato-encefalica infranta, dove possono stabilirsi e produrre anticorpi.
Il ruolo dei linfociti T
L'attivazione dei linfociti T avviene nei linfonodi, dove il linfocita T incontra le cellule che gli presentano l'agente patogeno. Il recettore del linfocita T lo riconosce e lo attiva, pronto a sferrare l'attacco.
Il linfocita T così avviato si dirige verso il sistema nervoso centrale, dove scatena una risposta infiammatoria. Il bersaglio dei linfociti T autoreattivi è la guaina mielinica delle fibre nervose, formata dagli oligodendrociti.
Il principale elemento costitutivo della mielina è la proteina basica della mielina, contro la quale sono diretti i linfociti T attivati. La MBP ha una struttura simile a quella di EBV, HHV-6, HBV, ecc.
Una volta che i linfociti dell'organismo sono già attivati e diretti contro questi virus, è molto probabile che il linfocita T scambi l'MBR per il virus e inizi a distruggerlo.
Le citochine chiamate in causa producono mediatori tossici che danneggiano la mielina. Sempre più sostanze tossiche iniziano a essere rilasciate dalla mielina danneggiata, promuovendo l'infiammazione e distruggendo l'ambiente circostante.
Il circolo vizioso della diffusione dell'infiammazione continua.
Il ruolo dei linfociti B nella patogenesi della sclerosi multipla
Il loro ruolo nella patogenesi della sclerosi multipla è molteplice: producono anticorpi (IgG intracerebrali, di solito oligoclonali), citochine (TNFα e IL-6 pro-infiammatorie e IL-10 anti-infiammatorie), sono potenti cellule presentatrici dell'antigene.
Formazione di un focus infiammatorio
Poiché la reazione infiammatoria è diretta contro la mielina, nel letto infiammatorio si verifica la distruzione della mielina.
La reazione infiammatoria ha un'estensione variabile, ma di solito è circoscritta. Le fibre nervose sono danneggiate e si rompono.
Il meccanismo di degenerazione delle fibre nervose, in particolare dell'assone, non è chiaro.
Tuttavia, sappiamo che una fibra nervosa demielinizzata perde la capacità di condurre una corrente elettrica. La fibra nervosa danneggiata viene riconosciuta dai linfociti, che sono in grado di recidere la fibra utilizzando le cosiddette perforine.
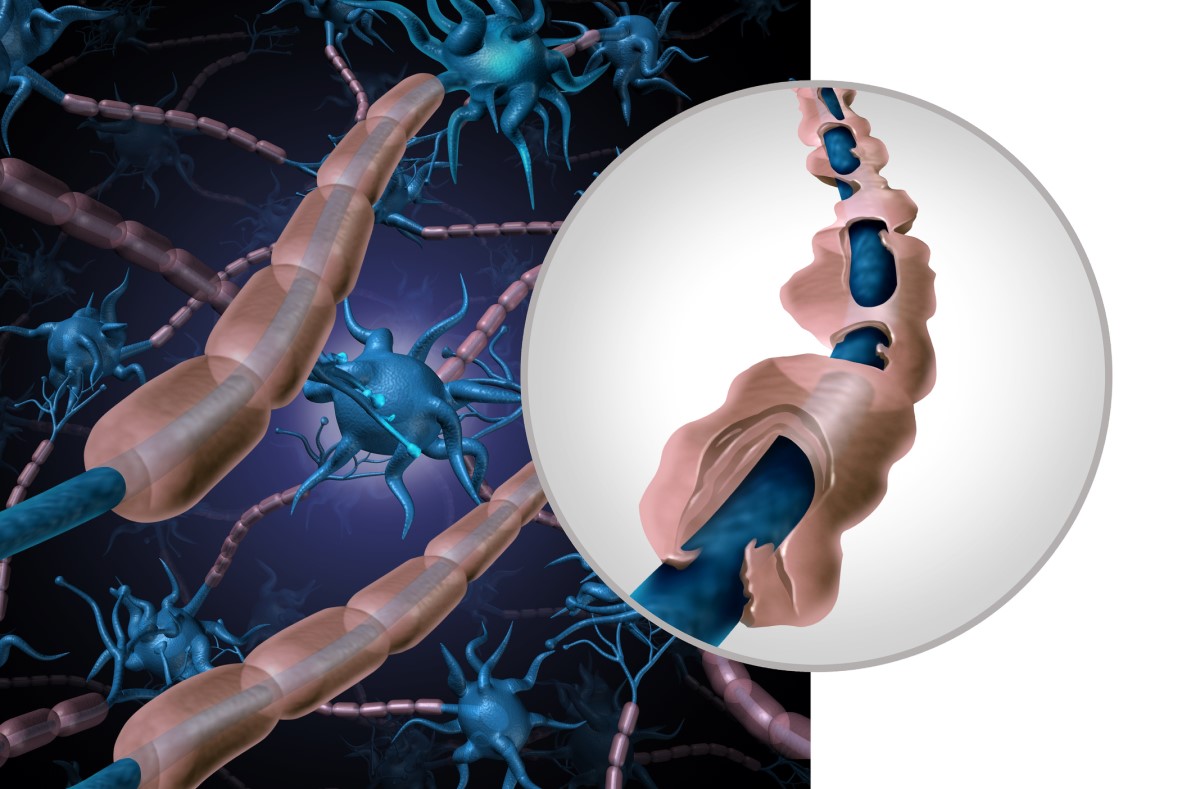
La quantità e la distribuzione dei depositi infiammatori, chiamati placche, è individuale.
Tipica della sclerosi multipla è la distribuzione intorno ai ventricoli cerebrali, cioè a livello periventricolare. I depositi sono disposti in uno schema caratteristico chiamato dita di Dawson.
Si formano anche appena al di sotto della corteccia cerebrale (juxtracortical), sotto il tentorio nelle regioni inferiori del cervello o nel midollo spinale cervicale.
La rigenerazione delle fibre nervose danneggiate nel SNC non è purtroppo possibile.
La mancanza di fattori di crescita e la rapida formazione di una cicatrice rendono la perdita di fibre irreversibile.
La riparazione della mielina danneggiata è possibile solo nelle prime fasi della malattia. Tuttavia, la mielina di nuova formazione è più sottile e più corta. Le ripetute reazioni infiammatorie e i processi distruttivi della mielina danneggiano gli oligodendrociti. La capacità rigenerativa della cellula viene quindi completamente persa nel tempo.
Questo processo porta alla disabilità permanente del paziente.
Sintomi
Disturbi visivi come primo sintomo di sclerosi multipla
Il primo sintomo più comune della sclerosi multipla è la neurite ottica.
Il disturbo può essere accompagnato da dolore dietro l'occhio o da dolore ai movimenti laterali dell'occhio. Esistono due tipi di neurite ottica, quella extraoculare e quella intraoculare.
Si tratta di un interessamento del nervo retrobulbare, il che significa che il nervo infiammato e demielinizzato si trova dietro la retina. Per questo motivo, esiste una discrepanza tra i risultati oftalmologici e i disturbi del paziente, che lamenta disturbi del campo visivo, talvolta una sensazione di visione offuscata o addirittura la perdita della vista.
L'oftalmologo, tuttavia, all'esame oftalmoscopico non vede alcuna evidente compromissione della funzione oculare.
Se anche altri nervi cranici, come quelli che innervano i muscoli oculari, sono demielinizzati, i pazienti possono soffrire di visione doppia (diplopia).
Vertigini, disturbi dell'equilibrio, tremori agli arti, disturbi del linguaggio.
Il coinvolgimento del cervelletto si manifesta con un'alterata coordinazione dei movimenti.
Possono verificarsi anche tremori agli arti, che i pazienti percepiscono come un'incapacità di eseguire i movimenti più delicati.
Il danneggiamento di altre parti del cervelletto, le cosiddette parti evolutive, provoca una sensazione di insicurezza nello spazio e difficoltà a mantenere l'equilibrio.
I pazienti soffrono di dismetria, che si manifesta con l'imprecisione nella mira, ad esempio l'incapacità di centrare la serratura, di raggiungere gli oggetti, di colpire l'occhio quando si tocca il viso, ecc.
I disturbi del linguaggio comprendono il cosiddetto linguaggio cerebrale o cantilenante, la disartria o il farfugliamento.
Debolezza e intorpidimento degli arti o frequenti inciampi.
Altri sintomi della sclerosi multipla sono i disturbi sensoriali e la paresi centrale. La paresi è la debolezza degli arti associata a spasticità. La paresi può essere di vario grado. Può esserci una debolezza lieve allo sforzo, che si manifesta con l'inciampo durante le lunghe passeggiate o l'impossibilità di gestire i percorsi normali durante le escursioni o la pratica sportiva.
Il grado più grave è la completa immobilizzazione dell'arto.
Disturbi urinari e difficoltà nella vita sessuale
Per il paziente, i disturbi della funzione sfinterica sono particolarmente spiacevoli.
I medici non ne parlano spontaneamente. Molti medici si preoccupano di domande che metterebbero in difficoltà un paziente giovane. I più comuni sono i disturbi urinari, che comprendono la cosiddetta minzione imperativa, cioè l'improvviso bisogno di urinare con la paura di bagnarsi, l'incapacità di urinare, le frequenti e ripetute infezioni urinarie o l'incontinenza urinaria.
Fino al 60% degli uomini soffre di disfunzione erettile.
I disturbi urologici sono tra i fattori più gravi della riduzione della qualità di vita dei pazienti con malattia neurologica cronica.
Disturbi gastrointestinali
Tra i sintomi più gravi vi sono i disturbi della deglutizione o disfagia, che comportano l'aspirazione del contenuto orale (liquidi, cibo) nei polmoni.
Inoltre, i pazienti soffrono spesso di sensazioni vaghe nell'addome, accompagnate da crampi o dolori, e sono associati a un'alterazione della funzione e della motilità intestinale. Non sono rari i casi di stitichezza (costipazione), diarrea, difficoltà nel passaggio delle feci o incapacità di defecare adeguatamente.
Salute mentale e difficoltà emotive nella sclerosi multipla
Dopo la diagnosi di sclerosi multipla, i pazienti sono sotto shock.
Il medico non può spiegare loro esattamente come si sono procurati la malattia, cosa hanno fatto di sbagliato nella loro vita, che non hanno ereditato la malattia o l'hanno contratta.
Tuttavia, vengono informati della rapida progressione e della necessità di un trattamento a lungo termine, scoprendo che il trattamento non curerà completamente la malattia, ma ne rallenterà solo la progressione.
Molto spesso, navigando sui portali Internet, leggono storie di giovani costretti sulla sedia a rotelle poco dopo la diagnosi.
Una situazione apparentemente intrattabile porta ansia, depressione, fluttuazioni emotive.
Negli ultimi stadi della malattia, il deterioramento cognitivo, le difficoltà di pensiero, di memoria e di comportamento progrediscono.
La situazione è aggravata dalla stanchezza patologica, di cui i pazienti soffrono fin dall'inizio della malattia.
È tipico della sclerosi multipla che l'affaticamento peggiori con il caldo: i pazienti fanno molta fatica a tollerare l'aumento delle temperature ambientali.
Per monitorare più efficacemente la progressione della malattia e quantificare la disabilità e la gravità dei sintomi nella sclerosi multipla, è stata sviluppata la cosiddetta Scala di disabilità e gravità di Kurtzke (EDSS).
Questa scala valuta la compromissione di sette sistemi neurologici funzionali.
Questi sistemi sono:
- visione
- motorio
- funzioni del tronco
- funzioni cerebellari
- sfinteri
- difficoltà sensoriali
- funzioni cognitive
- affaticamento
Il medico decide quale tipo di trattamento scegliere in base al valore dell'EDSS, valutando quanto la malattia sia stabile o se stia progredendo nonostante il trattamento.
Diagnostica
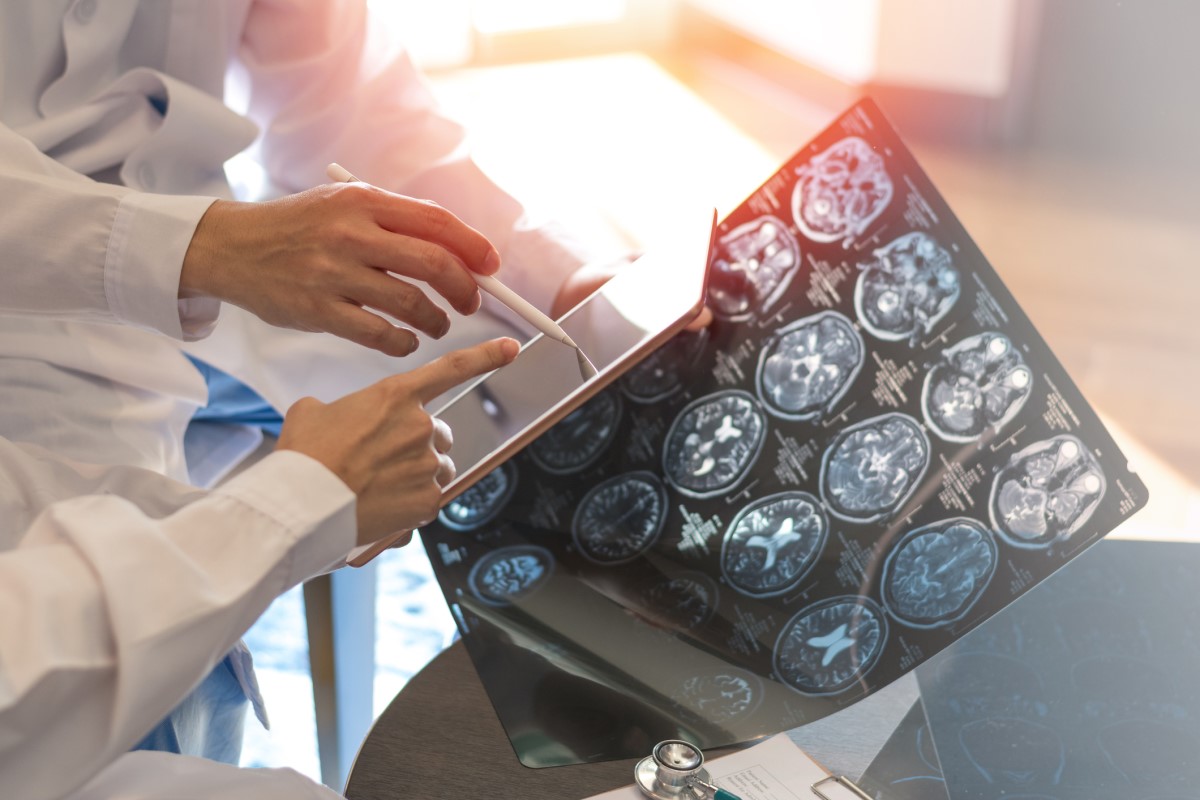
Risonanza magnetica
La risonanza magnetica (RM) del cervello e del midollo spinale è uno degli esami più rivelatori.
Questa risonanza mostra le lesioni demielinizzanti chiamate placche.
I reperti sono abbastanza tipici e comprendono molteplici focolai iperintensi (luminosi) in aree tipiche del cervello, che si trovano più spesso intorno ai ventricoli, sotto la corteccia cerebrale, nel tronco encefalico, nel cervelletto, sui nervi ottici o nel midollo spinale.
È importante osservare la desaturazione delle lesioni dopo la somministrazione del mezzo di contrasto gadolinio. Questo cosiddetto enhancement della lesione indica una lesione fresca e dimostra l'acutezza della malattia o della crisi.
Puntura lombare
L'esame del liquido cerebrospinale è una parte essenziale del processo diagnostico.
Viene prelevato mediante puntura lombare.
I pazienti più giovani, in particolare, temono questa procedura, ma il suo rifiuto rallenta e impedisce l'approfondimento della diagnosi e, in ultima analisi, il trattamento.
Si tratta di una procedura invasiva relativamente semplice, eseguita da neurologi esperti.
Richiede circa 5-10 minuti e può essere eseguita nella stanza del paziente o in sala visite.
Dopo l'intervento è importante seguire un regime post-lombare che prevede 24 ore di riposo a letto in posizione orizzontale, abbondanti liquidi e l'assunzione di bevande o compresse contenenti caffeina.
Oltre al quadro biochimico e citologico di base, la valutazione di laboratorio del lisato fornisce la prova della sintesi di immunoglobuline (IgG) intratecali mediante focalizzazione isoelettrica (IEF). Questo test, sebbene non specifico, raggiunge la positività in oltre il 90% dei pazienti con sclerosi multipla.
Un fattore importante è la presenza di almeno due bande oligoclonali di IgG, presenti solo nei linfociti e assenti nel siero, che indicano un'aumentata attività dei linfociti nel SNC.
Una diagnosi definitiva di sclerosi multipla deve soddisfare i cosiddetti criteri di McDonald.
Questi sono stati ripetutamente rivisti, da ultimo nel 2017, e descrivono la cosiddetta disseminazione nello spazio e nel tempo, che indica la progressione della malattia.
La disseminazione nello spazio significa che sono presenti nuove lesioni demielinizzanti in sedi ben definite sulla risonanza magnetica.
La disseminazione nel tempo indica una situazione in cui sono presenti nuove lesioni demielinizzanti ma anche infiammatorie.
La nuova definizione dei criteri di McDonald include nella disseminazione nel tempo un reperto liquorale positivo, cioè una componente oligoclonale dimostrata o la sintesi intratecale di immunoglobuline di tipo G (IgG). Questo reperto è anche indicativo di un'attività infiammatoria presente nel SNC.
In base a questi criteri, la diagnosi di sclerosi multipla può essere stabilita alla prima risonanza magnetica (RM). D'altra parte, va notato che non esiste un test affidabile al 100% per confermare o escludere la diagnosi di sclerosi multipla.
Esame dei potenziali evocati
Si tratta di un metodo diagnostico oggettivo e non invasivo utilizzato per rilevare lesioni del SNC clinicamente silenti.
I potenziali evocati sono la risposta del SNC a uno stimolo ben definito nella periferia.
Riflettono la qualità della propagazione dell'eccitazione e dell'informazione attraverso le vie neurali.
Si distinguono i seguenti tipi:
- visivo (VEP)
- somatosensoriale (SEP)
- uditivo del tronco encefalico (BAEP)
- potenziali evocati motori (MEP).
Nella sclerosi multipla, il riscontro è un rallentamento della conduzione o un blocco completo della trasmissione dell'eccitazione attraverso la via nervosa, un cambiamento nella forma o l'assenza della tipica forma d'onda.
Diagnosi differenziale della sclerosi multipla
Esistono molte malattie diverse dalla sclerosi multipla con alterazioni demielinizzanti nel cervello, che possono assomigliare e imitare la sclerosi multipla nel decorso e nei sintomi.
La corretta conclusione diagnostica della sclerosi multipla implica l'esclusione di queste malattie più comuni:
- Sindromi paraneoplastiche
- Tumori del cervello o del midollo spinale
- Linfoma del SNC
- Sclerosi con compressione del midollo spinale cervicale o toracico
- Malformazioni vascolari arterovenose
- Neuroborreliosi
- Vasculite del SNC
- Artrite reumatoide
- Atassie spinali/spinocerebellari ereditarie
- Leucodistrofia con esordio in età adulta
- Malattie mitocondriali
- Ictus
- Carenza di vitamina B12 e folati
- Malattia celiaca
- Epatite B
- Malattia di Fabry
- Tireopatia
- Malattie ematologiche (trombofilia, gammopatia monoclonale, sindrome antifosfolipidica)
- Demielinizzazione post-traumatica
Corso
La sindrome clinicamente isolata (CIS) è il primissimo attacco, il primo episodio di sintomi neurologici, causato da una lesione demielinizzante del SNC che colpisce i centri del cervello e del midollo spinale nella sede attribuibile al disturbo.
I primi sintomi devono durare almeno 24 ore.
Nella maggior parte dei casi, nel periodo successivo si sviluppa una forma definita di sclerosi multipla, il più delle volte la forma recidivante-remittente di sclerosi multipla. È molto importante riconoscere precocemente la CIS e iniziare il trattamento il prima possibile.
La sclerosi multipla definitiva si divide in diverse forme in base al decorso
1. Forma recidivante-remittente di sclerosi multipla (RRSM)
Si verifica in circa l'85% dei casi.
È caratterizzata dai cosiddetti attacchi della malattia. Dopo la risoluzione dei sintomi con un trattamento acuto (più spesso la corticoterapia), le condizioni cliniche del paziente sono completamente o sufficientemente corrette. Segue un periodo più o meno lungo senza sintomi, chiamato remissione.
Questa fase di alternanza di attacchi e periodi di remissione dura circa 10-15 anni.
Può quindi progredire verso la forma cronica secondaria progressiva (SPSM).
2. Forma secondaria progressiva di sclerosi multipla (SPSM)
Dopo ogni atassia, si verifica solo una remissione incompleta. Le condizioni cliniche peggiorano gradualmente, la disabilità delle singole aree neurologiche si approfondisce e la disabilità del paziente diventa più pronunciata (il numero EDSS aumenta).
La diagnosi di SPSM viene fatta retrospettivamente sulla base della presenza di un deterioramento progressivo dopo il decorso iniziale della RRSM.
3. Forma progressiva primaria di sclerosi multipla (PPSM)
Circa il 10% dei pazienti presenta un deterioramento clinico sostenuto fin dall'esordio della malattia.
Il decorso è senza attacchi, cioè senza periodi di deterioramento e successiva quiescenza.
Sclerosi multipla e gravidanza
La sclerosi multipla colpisce di solito donne giovani che si trovano nel pieno del loro periodo riproduttivo. È quindi naturale che le pazienti siano preoccupate per il decorso della gravidanza. Come influisce la malattia sulla gravidanza, sui sei mesi di vita o sull'allattamento?
Una delle domande principali è la compatibilità della gravidanza con il trattamento della sclerosi multipla e la possibilità di dare alla luce un neonato sano.
La sclerosi multipla di per sé non aumenta il rischio di complicazioni durante la gravidanza.
Pertanto, ogni paziente con DMT dovrebbe dare la priorità a una gravidanza programmata e consultare preventivamente il proprio neurologo.
In passato, la gravidanza era sconsigliata alle pazienti con sclerosi multipla a causa dell'aumento del rischio di ricaduta.
Oggi, secondo alcuni autori, la gravidanza è considerata più un fattore protettivo per la progressione della malattia, come spiega la cosiddetta immunotolleranza feto-uterina.
Si verifica una diminuzione dell'attività dei linfociti Th1 pro-infiammatori e un aumento dell'attività dei linfociti Th2 anti-infiammatori.
Nelle donne in gravidanza con sclerosi multipla non sono state riscontrate differenze significative nella durata della gestazione, nel rigoglio fetale o nel peso alla nascita del neonato. Il tipo specifico di parto (naturale o cesareo) dipende dai risultati neurologici e ginecologici di ciascuna paziente.
L'uso dell'anestesia epidurale non è controindicato.
Il periodo più rischioso per quanto riguarda l'incidenza di recidive si verifica 3-6 mesi dopo il parto.
A causa dell'elevato livello di prolattina, che ha un effetto pro-infiammatorio e aumenta il rischio di recidiva, si sconsiglia l'allattamento al seno per più di 4 mesi.
A partire dal 6° mese post-partum, la donna dovrebbe riprendere l'assunzione della DMT che assumeva prima della gravidanza.

Sclerosi multipla e vaccinazione
La vaccinazione è una pietra miliare nella storia dell'umanità e occupa un posto insostituibile nella prevenzione delle malattie infettive trasmissibili. È quindi legittimo chiedersi se sia opportuno utilizzarla in malattie che presentano caratteristiche autoimmuni, come la sclerosi multipla.
In primo luogo, c'è una considerazione sul rapporto rischio/beneficio.
La vaccinazione con vaccini contenenti ceppi non vivi non comporta un rischio elevato di effetti avversi, mentre i vaccini con microrganismi vivi attenuati (indeboliti) possono comportare un potenziale di infezione in persone con sistema immunitario compromesso.
I DMT utilizzati nel trattamento della sclerosi multipla possono ridurre l'efficacia del vaccino o aumentare il rischio di complicazioni infettive.
Pertanto, la vaccinazione deve essere affrontata con cautela e deve essere effettuata una valutazione individuale delle condizioni del paziente, del profilo immunitario e dell'attività della malattia. Se la vaccinazione è necessaria, si raccomanda l'uso di vaccini non viventi.
Se si verifica una grave ricaduta, è necessario attendere almeno 4-6 settimane per un periodo di remissione.
Come viene trattato: titolo Sclerosi multipla - Sclerosi multipla
Come si cura la sclerosi multipla? Prima è, meglio è...
Mostra di piùTelevízna relácia o roztrúsenej skleróze
Sclerosi multipla è trattato da
Altri nomi
Risorse interessanti
Correlati










