- HÁNA, Václav. Endocrinologia per la pratica. 2a edizione aggiornata. Praga: Maxdorf, [2019]. Jessenius. ISBN 978-80-7345-625-2
- casopisvnitrnilekarstvi.cz - Tiroidite cronica autoimmune e malattie sistemiche del tessuto connettivo. Ž. Macejová, K. Benhatchi, I. Lazúrová
- solen.sk - Tireopatia nell'ambulatorio del medico di base. Dott. Soňa Kiňová, PhD., MUDr. Michal Koreň, PhD.
- healthline.com - Tiroidite di Hashimoto. Healthline. Carmella Wint
Tiroidite autoimmune: malattia di Hashimoto, cause e sintomi
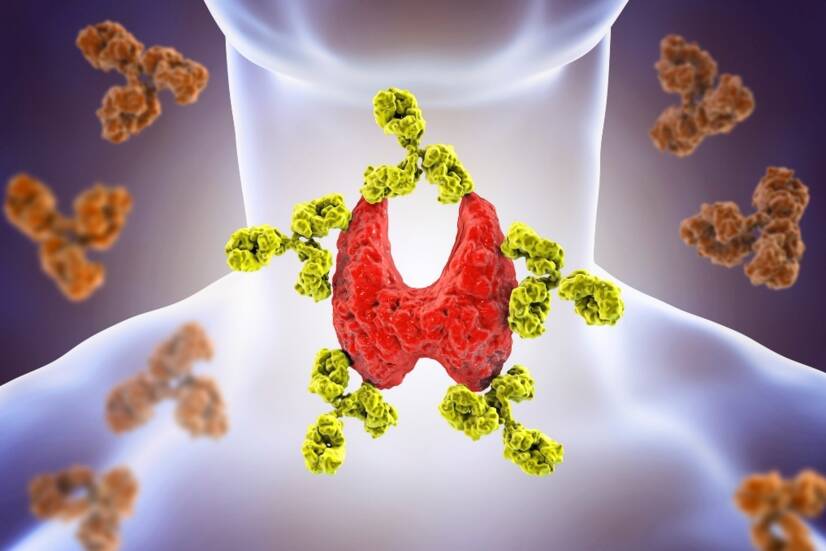
La malattia autoimmune della tiroide colpisce circa il 5% della popolazione. Il sistema immunitario attacca la tiroide stessa. Quali sono le cause, i sintomi e le opzioni di trattamento della tiroidite di Hashimoto?
Caratteristiche
Quali sono i fattori di rischio per svilupparla, l'eziologia, i sintomi, le opzioni di trattamento e molto altro ancora, lo scoprirete nell'articolo.
L'importanza e la funzione della ghiandola tiroidea
La ghiandola tiroidea è un importante organo di piccole dimensioni situato nella parte anteriore del collo sulla cartilagine tiroidea. È composta da 2 lobi e ha la forma di una farfalla. I follicoli dei lobi contengono le cellule che producono gli ormoni tiroidei, la triiodotironina e la tiroxina.
- La triiodotironina contiene 3 atomi di iodio ed è abbreviata in T3.
- La tiroxina contiene 4 atomi di iodio ed è pertanto indicata come T4.
Gli ormoni tiroidei sono coinvolti in:
- Regolazione del metabolismo
- Consumo di ossigeno nell'organismo
- Termoregolazione
- Crescita e sviluppo
- Funzionamento del sistema nervoso
- Attività del sistema muscolo-scheletrico
- Attività cardiovascolare
- Fertilità e gravidanza
Un altro ormone prodotto dalla tiroide è la calcitonina, che ha il compito di regolare il calcio e il fosforo nel sangue.
Per il suo corretto funzionamento, la ghiandola tiroidea estrae lo iodio dal corpo, che incorpora negli ormoni tiroidei.
La funzione tiroidea è regolata dall'ormone tireotropina TSH, prodotto dall'adenoipofisi (lobo anteriore dell'ipofisi), che a sua volta è regolato dall'ipotalamo e dal TRH (ormone di rilascio della tireotropina). La tiroide è quindi controllata dal sistema nervoso centrale.

Tiroidite di Hashimoto
La malattia si manifesta nel 5% della popolazione e nell'80% dei casi si tratta di donne.
La malattia è stata scoperta e descritta già nel 1912 dal medico giapponese Hasmitoto Hakaru.
La malattia di Hashimoto, nota anche come tiroidite di Hashimoto, è un'infiammazione cronica autoimmune della ghiandola tiroidea. Il sistema immunitario dell'organismo attacca le cellule del tessuto della ghiandola. Si verifica una graduale diminuzione dell'attività e della funzione della ghiandola.
Il sistema immunitario valuta alcune parti dell'organismo come dannose o pericolose e, nel caso della tiroidite di Hashimoto, questo comporta la produzione di anticorpi contro i recettori e gli enzimi presenti sulle pareti delle cellule tiroidee.
Il risultato è un'infiammazione cronica della ghiandola tiroidea, che danneggiata non è in grado di svolgere la sua funzione fisiologica, determinando uno stato di ipotiroidismo (ridotta funzionalità della tiroide).
La malattia è asintomatica per lungo tempo e si manifesta principalmente con gozzo (ingrossamento della ghiandola), aumento di peso, aumento della stanchezza, debolezza muscolare, costipazione, problemi psicologici e molto altro.
Progetti
I linfociti T si infiltrano nella tiroide e possono attivare i macrofagi, che sono la fonte dei linfociti T citotossici coinvolti nella distruzione della tiroide.
La presenza dell'infiltrazione linfocitaria è responsabile della produzione di anticorpi contro la ghiandola tiroidea, per cui la malattia è anche soprannominata tiroidite linfocitaria cronica.
La predisposizione genetica è il principale fattore di rischio per lo sviluppo, ma non è un prerequisito per lo sviluppo. Anche i fattori esterni giocano un ruolo importante.
Fattori di rischio:
- Predisposizione genetica
- Sesso femminile
- Età media
- Altre malattie autoimmuni
- Alcune gravi infezioni batteriche e virali
- Esposizione a stress
- Esposizione a radiazioni
- Carenza di selenio, vitamina C e D
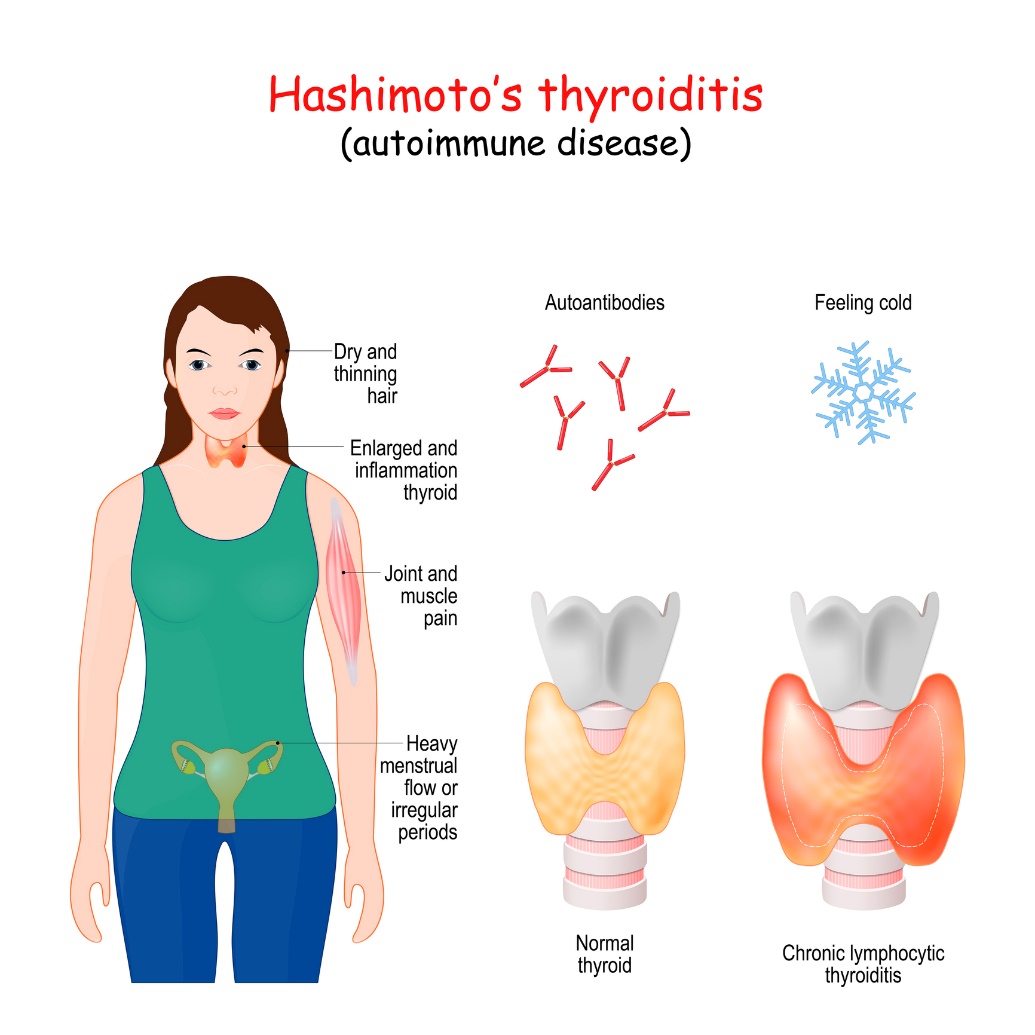
Sintomi
I sintomi clinici associati alla tiroidite di Hashimoto sono numerosi, alcuni dei quali possono essere indicativi di altre malattie, per cui è necessaria una diagnosi approfondita.
Inizialmente, la malattia può provocare un breve ipertiroidismo (hashitossicosi). I sintomi dell'infiammazione autoimmune della ghiandola sono di natura sia fisica che psicologica.
I sintomi e le manifestazioni più comuni sono
- Aumento di peso
- Ingrossamento della ghiandola tiroidea
- Sensazione di freddo e brividi
- Aumento della stanchezza
- Dolore muscolare
- Dolore e gonfiore alle articolazioni
- Palpitazioni cardiache
- Pressione sanguigna elevata
- Stitichezza
- Assottigliamento dei capelli
- Pelle secca
- Gonfiore del viso
- Mestruazioni irregolari
- Mestruazioni abbondanti
- Disturbi della fertilità o infertilità
- Depressione
Diagnostica
In primo luogo, il paziente viene sottoposto a un'anamnesi completa sotto forma di colloquio, in cui il medico accerta la storia familiare, le malattie e le diagnosi, i farmaci assunti, lo stile di vita, i sintomi e molto altro ancora.
Il medico esamina la tiroide, i linfonodi e l'area circostante con la vista e la palpazione, verificando l'eventuale ingrossamento della ghiandola e la presenza di noduli.
La diagnosi consiste principalmente nella determinazione in laboratorio della concentrazione di ormone stimolante la tiroide, tiroxina e triiodotironina e della presenza di anticorpi autoimmuni dal campione di sangue del paziente.
In una tiroide ipofunzionante è caratteristica la diminuzione degli ormoni tiroidei, mentre aumenta il TSH (ormone tireotropo) prodotto dall'ipofisi.
In una tiroide iperfunzionante, i livelli ematici degli ormoni T3 e T4 sono aumentati.
Nel sangue si riscontrano anticorpi contro la tiroide, in genere la perossidasi tiroidea (anticorpi TPO), un enzima tiroideo che svolge un ruolo importante nell'effettiva produzione di ormoni.
L'esame comprende un'ecografia di superficie, che utilizza le onde sonore per mostrare le strutture interne del tessuto della ghiandola.
Può essere indicata una biopsia del tessuto tiroideo, che prevede il prelievo di un campione della ghiandola utilizzando uno speciale ago da biopsia sottile e gli ultrasuoni. Il campione di tessuto della ghiandola viene quindi inviato a un laboratorio per l'elaborazione istologica.
La scintigrafia tiroidea prevede l'iniezione di una sostanza radioattiva. Utilizzando una speciale telecamera a scintillazione che cattura le radiazioni della sostanza iniettata, è possibile creare un'immagine dettagliata delle strutture interne del tessuto della ghiandola.
Rischi per la salute della tiroidite di Hashimoto non trattata
Oltre ai sintomi clinici caratteristici, come l'aumento di peso, la stanchezza, i dolori muscolari e articolari, la costipazione e molti altri, la tiroidite autoimmune non trattata può causare gravi problemi di salute.
Il rischio è il gozzo (ingrossamento della ghiandola tiroidea), che causa problemi di salute con difficoltà di deglutizione o di respirazione.
L'infiammazione di Hashimoto è spesso associata a malattie cardiovascolari dovute all'aumento della pressione sanguigna e del colesterolo LDL.
Problemi psicologici, come depressione o ansia, sono una conseguenza comune dei sintomi clinici.
Il coma mixedema è una condizione grave e pericolosa per la vita che può verificarsi in caso di ipotiroidismo non trattato a lungo. I fattori scatenanti sono principalmente le infezioni o altri stress eccessivi per l'organismo.
Il coma da mixedema si manifesta inizialmente con una diminuzione della temperatura corporea, brividi, rallentamento della respirazione, aumento della stanchezza e della sonnolenza, per poi sfociare nella perdita di coscienza e nel coma stesso.
I difetti alla nascita e i disturbi dello sviluppo nei figli di madri con ipotiroidismo di Hashimoto non trattato hanno un rischio più elevato di verificarsi.
È stata suggerita una possibile associazione tra la gravidanza con ipotiroidismo non trattato e la comparsa di palatoschisi o di disturbi cardiaci, cerebrali e renali nei bambini.
La dieta nell'ipotiroidismo
Poiché l'ipotiroidismo può essere causato da molte ragioni, è consigliabile consultare un medico ed eventualmente un nutrizionista per avere consigli sulla dieta.
A causa del possibile ipertiroidismo iniziale di Hashimoto, del successivo ipotiroidismo, della progressione della malattia e delle condizioni mediche del paziente, la dieta deve essere consultata con un medico.
La ghiandola tiroidea ha bisogno di iodio per produrre una quantità sufficiente di ormoni tiroidei. È quindi consigliabile consumare quantità adeguate di iodio, ma non eccessive. Buone fonti sono il pesce, le uova o le alghe.
Il selenio e lo zinco sono elementi importanti per il metabolismo della tiroide e si trovano principalmente nei prodotti a base di cereali integrali, nei legumi, nella carne o nel pesce. Anche le verdure (prezzemolo, carote, sedano), il pesce, l'olio d'oliva, l'avocado, la frutta, i semi e le noci sono buone fonti.
Ai pazienti affetti da ipertiroidismo si consiglia di prestare attenzione alla regolarità della dieta, all'assunzione sufficiente di proteine, vitamine e minerali (calcio, magnesio, selenio e zinco).
Un consumo eccessivo di prodotti a base di soia è sconsigliato ai pazienti ipotiroidei, poiché può influire negativamente sulla funzione e sull'attività degli ormoni tiroidei.
È preferibile consumare con moderazione gli strumigeni (sostanze che aumentano il rischio di gozzo), tra cui broccoli, cavolo rapa, cavolfiore, cavolo, soia, mais, fagioli, orzo, semi di senape e colza.

Come viene trattato: titolo Tiroidite autoimmune - Malattia di Hashimoto
Opzioni di trattamento per la malattia di Hashimoto: farmaci, ormoni e chirurgia
Mostra di piùTiroidite autoimmune è trattato da
Altri nomi
Risorse interessanti










